Zwyrodnienie stawu kolanowego – objawy, RTG i leczenie
Zwyrodnienie stawu kolanowego objawia się bólem, sztywnością i ograniczeniem ruchomości, a jego zaawansowanie najlepiej pokazuje zdjęcie RTG. Gonartroza rozwija się stopniowo, od subtelnego zwężenia szpary stawowej po widoczną destrukcję chrząstki i kości. Dowiedz się, jak rozpoznać poszczególne stadia choroby i jakie leczenie jest skuteczne na każdym etapie.
- Jakie są pierwsze objawy zwyrodnienia stawu kolanowego?
- Jak boli kolano przy zwyrodnieniu?
- Jak wygląda zwyrodnienie kolana na zdjęciu RTG?
- 4 stopnie zaawansowania zwyrodnienia stawu kolanowego
- Czy przy zwyrodnieniu kolana można dużo chodzić?
- Czy zwyrodnienie stawu kolanowego da się wyleczyć?
- Nowoczesne metody leczenia zwyrodnienia stawu kolanowego
- FAQ – zwyrodnieni stawu kolagenowego – najczęściej zadawane pytania
- Jakie są pierwsze objawy zwyrodnienia stawu kolanowego?
- Jak wygląda zwyrodnienie stawu kolanowego na zdjęciu RTG w poszczególnych stopniach skali Kellgrena-Lawrence'a?
- Czy zwyrodnienie stawu kolanowego można wyleczyć i jakie są cele terapii?
- Kiedy zwyrodnienie stawu kolanowego utrudnia chodzenie i wymaga pilnej konsultacji lekarskiej?
- Jaki charakter ma ból w zwyrodnieniu stawu kolanowego i jak zmienia się wraz z postępem choroby?
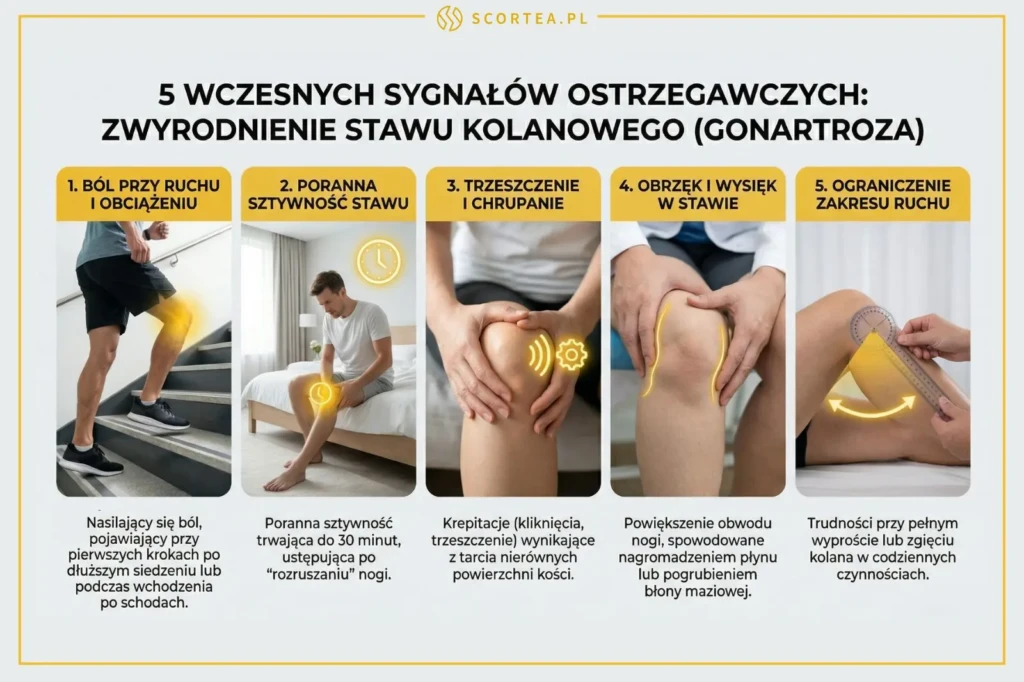
Jakie są pierwsze objawy zwyrodnienia stawu kolanowego?
- Ból kolana nasilający się podczas ruchu i obciążenia
- Poranna sztywność stawu ustępująca po rozruszaniu (zazwyczaj po kilkunastu minutach ruchu)
- Trzeszczenie i chrupanie w kolanie (krepitacje)
- Obrzęk i wysięk w stawie, szczególnie po wysiłku
- Ograniczenie zakresu ruchu w stawie kolanowym
Ból to kluczowy sygnał alarmowy, który pojawia się przy pierwszych krokach po dłuższym siedzeniu. Początkowo ustępuje po kilku minutach ruchu, ale wraca przy większym wysiłku, takim jak wchodzenie po schodach czy przysiady.
Krepitacje są wynikiem tarcia nierównych powierzchni kości, których nie chroni już zniszczona chrząstka stawowa. W miarę postępu gonartrozy możesz zauważyć ograniczenie zakresu ruchu, co utrudnia pełny wyprost nogi lub swobodne zgięcie kolana w codziennych czynnościach. Uzupełnieniem leczenia zachowawczego mogą być suplementy na stawy, wspierające kondycję tkanki chrzęstnej.
Ból kolana nasilający się podczas ruchu i obciążenia
Gdy chrząstka stawowa się zużywa, a proces zapalny nasila, ból może występować nawet w nocy i podczas odpoczynku. Utrudnia to chodzenie i codzienne czynności.
Jeśli zauważysz objawy ogólnoustrojowe lub nagłe pogorszenie funkcji nogi, bądź czujny. Gorączka powyżej 38°C lub brak możliwości obciążenia nogi wymagają natychmiastowej wizyty u lekarza, ponieważ mogą sygnalizować zaostrzenie choroby. Obserwowanie momentów, w których pojawia się ból, pomoże zrozumieć, jak zwyrodnienie stawu kolanowego wpływa na jego funkcję.
Poranna sztywność stawu ustępująca po rozruszaniu
Sztywność poranna, trwająca do 30 minut, to typowy objaw zmienionego chorobowo stawu kolanowego. Zwykle pojawia się rano po przebudzeniu lub po dłuższym okresie bezruchu, jak podczas jazdy samochodem czy pracy przy biurku. Dyskomfort ten ustępuje po kilku ruchach, co pacjenci opisują jako „rozruszanie” nogi.
Przyczyną tego zjawiska jest uszkodzenie chrząstki stawowej, która traci swoją gładkość i elastyczność. W efekcie staw kolanowy nie porusza się tak płynnie jak wcześniej, a tarcie między kośćmi staje się bardziej odczuwalne. To typowe dla wczesnych etapów choroby.
W miarę postępu gonartrozy, okresowe zesztywnienie może przekształcić się w trwałe ograniczenia ruchowe. Ignorowanie tych objawów może prowadzić do przykurczu zgięciowego, uniemożliwiającego pełne wyprostowanie nogi. Taki stan wpływa na codzienne życie, zmuszając do przyjęcia nienaturalnej postawy ciała podczas chodzenia.
Trzeszczenie i chrupanie w kolanie (krepitacje)
W miarę postępu choroby na krawędziach stawów tworzą się osteofity. Podczas ruchu mogą one powodować charakterystyczne dźwięki, takie jak trzeszczenie czy chrupanie. Te krepitacje mogą pojawić się we wczesnym stadium, ale ich intensywność wzrasta z czasem, stając się częstym elementem codziennego życia.
Podczas badania artroskopowego lekarz może bezpośrednio obserwować tarcie nierównych powierzchni, co pozwala dokładnie ocenić stopień zwyrodnienia stawu kolanowego. Obecność krepitacji często prowadzi do decyzji o rozpoczęciu konkretnej terapii farmakologicznej.
Obrzęk i wysięk w stawie, szczególnie po wysiłku
Powiększenie obwodu nogi może być spowodowane nie tylko nagromadzeniem płynu, ale także pogrubieniem błony maziowej. To prowadzi do uczucia sztywności i rozpierania, utrudniając zginanie nogi.
Regularny obrzęk po wysiłku może wskazywać na aktywne zwyrodnienie stawu kolanowego. Nadmiar płynu w stawie ogranicza jego przestrzeń, co zwiększa ból i przyspiesza niszczenie wewnętrznych struktur. Systematyczny wysięk stawowy wymaga zmiany aktywności i rozpoczęcia leczenia przeciwzapalnego.
Ograniczenie zakresu ruchu w stawie kolanowym
Ograniczenie ruchomości to jeden z głównych objawów zwyrodnienia stawu kolanowego. Utrudnia codzienne czynności przez utratę chrząstki stawowej i zwężenie szpary stawowej. Te zmiany powodują większe tarcie w stawie, co odczuwasz jako coraz większą sztywność i trudności przy zginaniu lub prostowaniu nogi.
W zaawansowanej fazie problem z pełnym zakresem ruchu staje się bardziej widoczny. Utrudnia kucanie, klękanie czy wchodzenie po schodach. Ograniczony ruch wpływa na codzienne życie, utrudniając wstawanie z krzesła czy wysiadanie z samochodu. Dodatkowo, osteofity mogą blokować staw i podrażniać otaczające tkanki.
Badania obrazowe pomagają dokładnie określić stopień zwyrodnienia i zaplanować leczenie.
Jak boli kolano przy zwyrodnieniu?
Ból w przypadku gonartrozy zmienia się wraz z postępem uszkodzeń strukturalnych. Na początku jest mechaniczny, pojawiając się głównie podczas aktywności fizycznej i ustępując po odpoczynku.
W miarę postępu zwyrodnienia stawu kolanowego dyskomfort staje się bardziej dokuczliwy. Pacjenci opisują ból jako kłujący, ostry lub tępy, nasilający się podczas kucania czy wchodzenia po schodach. Na tym etapie odpoczynek nie zawsze przynosi ulgę, a staw kolanowy staje się wrażliwy na dotyk i zmiany pogody. Warto znać pierwsze sygnały zwyrodnienia stawów, aby jak najwcześniej zareagować.
W zaawansowanym stadium choroby ból nie ustępuje nawet w spoczynku. Ból spoczynkowy staje się codziennością, a nocne bóle prowadzą do wybudzeń i problemów z regeneracją. Stały stan zapalny sprawia, że ruch napotyka silny opór, co obniża komfort życia i ogranicza samodzielność.
Jak wygląda zwyrodnienie kolana na zdjęciu RTG?
Podstawą diagnostyki obrazowej gonartrozy jest RTG wykonywane w pozycji stojącej. Pozwala to ocenić, jak struktury stawu reagują na ciężar ciała, co jest kluczowe dla dokładnej diagnozy. Na RTG można zobaczyć specyficzne cechy wskazujące na zwyrodnienie stawu kolanowego i określić jego stopień zaawansowania.
Analiza koncentruje się na przestrzeni między kośćmi stawu. Zwężenie szpary stawowej sugeruje, że chrząstka stawowa się ścieńczyła lub zanikła. Badanie pokazuje również reakcje obronne organizmu, objawiające się zmianami w strukturze tkanki kostnej.
| Zmiana | Opis |
|---|---|
| Zwężenie szpary stawowej | Dowód zużycia chrząstki |
| Osteofity | Widoczne wyrośla kostne |
| Sklerotyzacja podchrzęstna | Zagęszczenie kości pod chrząstką |
| Brak chrząstki stawowej | W zaawansowanych stadiach |
| Zwapnienia pod chrząstką | Dodatkowe zmiany degeneracyjne |
| Torbiele w kościach | Towarzyszą procesom destrukcyjnym |
Precyzyjne określenie lokalizacji tych zmian jest niezbędne do zaplanowania dalszego leczenia. Dzięki kompleksowej ocenie RTG możliwe jest ustalenie stanu zwyrodnienia stawu kolanowego i dobranie odpowiedniej metody terapii.
Zwężenie szpary stawowej jako dowód zużycia chrząstki
We wczesnym stadium choroby RTG ujawnia niewielkie zwężenie szpary stawowej, zwłaszcza w przyśrodkowym przedziale stawu, który jest najbardziej narażony na przeciążenia. Z czasem proces ten się pogłębia, co prowadzi do asymetrii kolana i często towarzyszącej szpotawości kończyny.
W III stopniu zaawansowania choroby chrząstka stawowa traci ponad połowę swojej grubości, co zmienia biomechanikę ruchu i nasila ból. Zwężenie szpary stawowej staje się bardzo wyraźne, a osteofity ograniczają mobilność, wpływając na wygląd stawu podczas badania fizykalnego.
IV stopień zaawansowania charakteryzuje się całkowitym zanikiem przestrzeni między kłykciami kości udowej i piszczelowej. Na RTG widać bezpośredni kontakt kości, co powoduje tarcie i ból. Tak znaczne zwężenie szpary stawowej wskazuje na nieodwracalne zmiany strukturalne, które często wymagają operacji.
Osteofity, czyli widoczne na zdjęciu wyrośla kostne
Osteofity to wyrośla kostne, które tworzą się na krawędziach kości udowej i piszczelowej, gdy organizm reaguje na utratę amortyzacji zapewnianej przez chrząstkę stawową. W przypadku gonartrozy tkanka kostna zwiększa powierzchnię nośną stawu, co prowadzi do powstawania tych struktur.
Na RTG osteofity widoczne są jako ostre wypustki, które zniekształcają obrysy kostne. Choć badanie radiologiczne jest kluczowe do ich zobrazowania, lekarz może zlecić MRI, aby ocenić stan chrząstki, lub USG do analizy tkanek miękkich otaczających wyrośla.
W zaawansowanej fazie choroby osteofity mogą powodować poważne dolegliwości mechaniczne, takie jak bolesne strzelanie w stawach podczas ruchu oraz nagłe blokady, gdy zniekształcona kość trze o sąsiednie struktury. Te problemy ograniczają mobilność stawu kolanowego i utrudniają płynne poruszanie się.
Sklerotyzacja podchrzęstna (zagęszczenie kości)
Na zdjęciach RTG sklerotyzacja podchrzęstna wygląda jak jaśniejszy i bardziej zbity obszar kości w porównaniu do zdrowych fragmentów. To zagęszczenie wskazuje na przeciążenie mechanizmów ochronnych kolana. Lekarz interpretuje te zmiany jako oznaki postępującej degradacji stawu.
Sklerotyzacja jest typowa dla zaawansowanych stadiów gonartrozy, często klasyfikowanych jako III lub IV stopień w skali Kellgrena-Lawrence’a. Zwykle towarzyszy jej zwężenie szpary stawowej oraz liczne osteofity. Obecność stwardnienia kości podchrzęstnej potwierdza trwałe zmiany w strukturze stawu.
Zmiany w gonartrozie sprawiają, że staw traci elastyczność, a obciążenie nogi wywołuje ból. Sklerotyzacja podchrzęstna to nie tylko zapis radiologiczny, ale także dowód na utratę ochrony, jaką zapewniała zdrowa chrząstka.
4 stopnie zaawansowania zwyrodnienia stawu kolanowego
Ocena zaawansowania gonartrozy jest kluczowa w diagnostyce, pomagając dobrać odpowiednie leczenie. Najczęściej używa się do tego skali Kellgrena-Lawrence’a. Ta czterostopniowa skala radiologiczna klasyfikuje zmiany w kolanie, od drobnych sygnałów po całkowitą destrukcję połączenia kostnego.
Zwyrodnienie stawu kolanowego rozwija się przez wiele lat, a mikrourazy i przeciążenia stopniowo uszkadzają tkankę chrzęstną.
Wczesne rozpoznanie etapu choroby jest ważne dla rokowania i utrzymania sprawności. Początkowe fazy skupiają się na profilaktyce i leczeniu zachowawczym, podczas gdy zaawansowane mogą wymagać radykalnych interwencji. Każdy etap ma swoje objawy kliniczne, a chrząstka stawowa jest głównym wskaźnikiem funkcjonowania nogi. Szukając odpowiedzi na to, co jest dobre na stawy kolanowe, warto poznać sprawdzone metody wspomagające leczenie na każdym etapie.
Znajomość tej klasyfikacji ułatwia rozmowę z ortopedą i zrozumienie wyników RTG. Choć osteofity i sklerotyzacja są nieodwracalne, dokładne określenie uszkodzeń pozwala wdrożyć metody opóźniające postęp choroby, odwlekając moment, kiedy operacyjna wymiana stawu staje się konieczna.
Stopień 1 i 2: Wczesne zmiany i niewielkie osteofity
Wczesna faza choroby, czyli stopień 1 w skali Kellgrena-Lawrence’a, charakteryzuje się subtelnymi zmianami trudnymi do zauważenia na zdjęciach rentgenowskich. Lekarze mogą dostrzec jedynie drobne osteofity, a szpara stawowa pozostaje prawidłowa. Pacjenci często zgłaszają ból, który pojawia się przy pierwszych krokach po odpoczynku, ale szybko ustępuje po rozruszaniu nogi.
W stopniu 2 gonartroza staje się bardziej widoczna i łatwiejsza do rozpoznania. Osteofity rosną i są wyraźniejsze na krawędziach stawów. Szpara stawowa ulega umiarkowanemu zwężeniu, a chrząstka stawowa może mieć ubytki sięgające nawet 50% jej pierwotnej objętości, co wpływa na funkcjonowanie kolana.
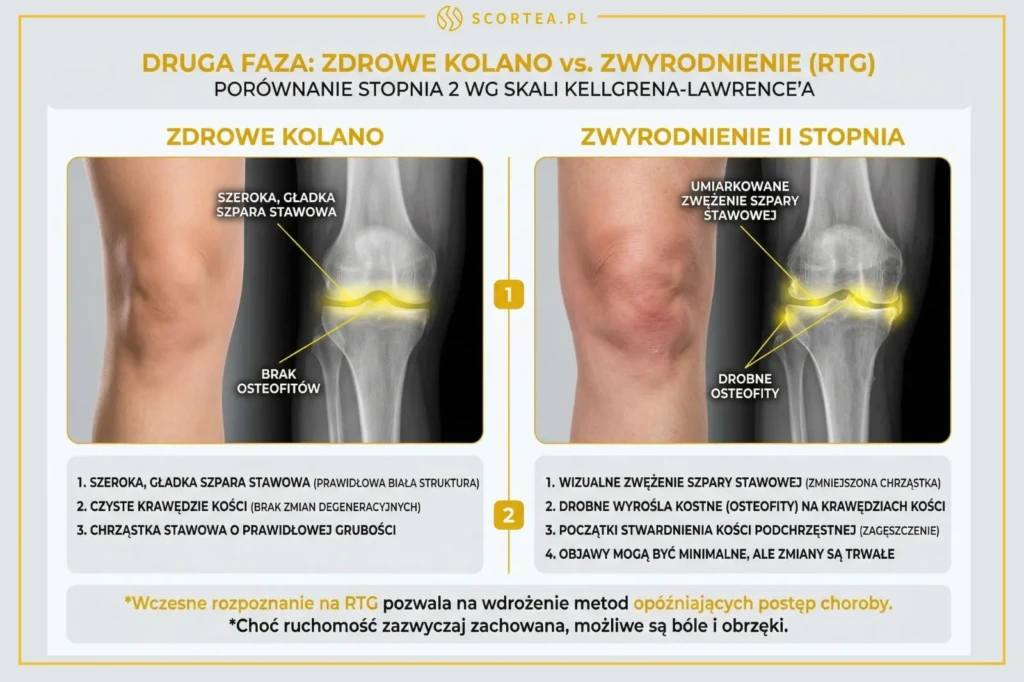
Ruchomość nogi jest zazwyczaj zachowana, ale można odczuwać dyskomfort po dłuższym wysiłku fizycznym lub przebywaniu w jednej pozycji oraz lekki ból przy maksymalnym zgięciu i wyproście.
Podczas zaostrzeń, zwłaszcza po intensywnej aktywności, może pojawić się przejściowy obrzęk. To reakcja błony maziowej na drażnienie przez nierówności. Wczesne rozpoznanie zmian pozwala na szybkie wdrożenie profilaktyki, co jest kluczowe, aby spowolnić dalsze uszkodzenia w stawie. Odpowiednie działania na tym etapie często umożliwiają długie zachowanie sprawności bez potrzeby radykalnych zabiegów.
Stopień 3: Umiarkowane zwężenie szpary stawowej
W trzecim stopniu zaawansowania gonartrozy zmiany w stawie są wyraźne i znacząco wpływają na codzienne życie. Na zdjęciu RTG widać umiarkowane zwężenie szpary stawowej, co oznacza, że chrząstka stawowa straciła ponad połowę swojej pierwotnej grubości. Taki ubytek tkanki prowadzi do bezpośredniego kontaktu kości, sprzyjając tworzeniu licznych osteofitów.
Osteofity i sklerotyzacja podchrzęstna deformują zarys stawu, co może zmieniać oś kończyny. Pacjenci odczuwają znaczne ograniczenie ruchu, co utrudnia zginanie i prostowanie nogi. Trzeszczenie podczas ruchu staje się bardziej słyszalne i bolesne z powodu tarcia zdeformowanych powierzchni stawowych.
Ból w tym stadium pojawia się nie tylko podczas wysiłku, ale także w spoczynku i w nocy, co negatywnie wpływa na jakość snu. Nawet po niewielkim obciążeniu kolano może puchnąć, a uczucie niestabilności zwiększa obawę przed upadkiem. Trzeba intensywnie leczyć, aby opóźnić dalszą degradację stawu.
Stopień 4: Zaawansowana gonartroza z zanikiem chrząstki
Stopień 4 w skali Kellgrena-Lawrence’a to najbardziej zaawansowane stadium choroby. W tym momencie chrząstka stawowa całkowicie zanika. Na zdjęciach rentgenowskich widać ekstremalne zwężenie szpary stawowej, co prowadzi do bezpośredniego styku kości. Powoduje to zaawansowaną sklerozę podchrzęstną oraz powstawanie masywnych osteofitów, które deformują kształt stawu.
Osoby na tym etapie odczuwają ciągły, silny ból, który nie ustępuje nawet w spoczynku i często zakłóca sen. Ruchomość kolana jest mocno ograniczona, co może prowadzić do bolesnych przykurczów. Codzienne czynności stają się trudne, a chód utrudnia utykanie i niestabilność wynikające z uszkodzenia mechanizmów amortyzujących.
Tak zaawansowana gonartroza zazwyczaj wymaga interwencji chirurgicznej. Gdy leczenie zachowawcze nie przynosi efektów, endoprotezoplastyka staje się najlepszym rozwiązaniem, eliminując ból i przywracając funkcję podporową nogi.
Czy przy zwyrodnieniu kolana można dużo chodzić?
Długie spacery przy zaawansowanej gonartrozie są często niemożliwe. Ból narasta, a chodzenie staje się trudne, co zmusza do częstych przerw, by odciążyć nogę. W miarę pokonywania dystansu dolegliwości się nasilają. W zaawansowanym stadium choroby chrząstka stawowa i łąkotki ulegają destrukcji, co zmniejsza stabilność i ogranicza dystans, który można pokonać bez dyskomfortu.
Sztywność, zwłaszcza po dłuższym siedzeniu, często utrudnia rozpoczęcie marszu. Gdy zaczynasz się poruszać, możesz usłyszeć bolesne trzeszczenie spowodowane tarciem nierównych powierzchni kostnych. Dodatkowo uszkodzony staw kolanowy może być niestabilny, co prowadzi do niepewnego kroku i utykania, zmieniającego naturalną biomechanikę ruchu.
Zbyt intensywny wysiłek fizyczny może wywołać reakcję zapalną, skutkując obrzękiem stawu po aktywności. To sygnał ostrzegawczy przed nadmiernym obciążeniem uszkodzonych tkanek. Dlatego aktywność fizyczna musi być dokładnie dostosowana do aktualnego stanu organizmu, by nie przyspieszać degradacji struktur stawowych.
Czy zwyrodnienie stawu kolanowego da się wyleczyć?
Głównym celem leczenia jest zmniejszenie bólu i spowolnienie rozwoju choroby. Gonartroza może prowadzić do trwałych zmian, takich jak osteofity i zwężenie szczeliny stawowej, które nie ustępują po lekach ani rehabilitacji. Leczenie koncentruje się na poprawie ruchomości nogi i utrzymaniu funkcji podporowej stawu, co pomaga pacjentowi jak najdłużej zachować niezależność.
W zaawansowanych przypadkach, gdy leczenie zachowawcze nie działa, endoprotezoplastyka staje się jedynym rozwiązaniem na przywrócenie sprawności. Wczesna diagnoza pozwala na podjęcie działań, które mogą opóźnić konieczność takiego zabiegu.
Nowoczesne metody leczenia zwyrodnienia stawu kolanowego
Współczesna medycyna oferuje różne metody leczenia gonartrozy, łącząc tradycyjne i nowoczesne techniki. Celem jest zmniejszenie bólu, przywrócenie ruchomości nogi i spowolnienie niszczenia stawów. Wybór terapii zależy od stopnia zaawansowania choroby oraz indywidualnych potrzeb pacjenta.
We wczesnych stadiach leczenie koncentruje się na profilaktyce i zmianie nawyków, które zmniejszają obciążenie stawu kolanowego. Gdy objawy się nasilają, stosuje się niesteroidowe leki przeciwzapalne (NLPZ). Coraz częściej wykorzystuje się nowoczesne, małoinwazyjne metody, które pozwalają na leczenie stawu bez dużych operacji.
| Metoda | Opis | Czas trwania ulgi/rekonwalescencji |
|---|---|---|
| Fizjoterapia i redukcja wagi | Leczenie zachowawcze | Poprawa po 8-12 tygodniach regularnych ćwiczeń |
| Zastrzyki dostawowe (kwas hialuronowy, PRP) | Bezpośrednie wstrzyknięcie leku do stawu | Wiskosuplementacja ok. 6 miesięcy ulgi |
| Osteotomia HTO | Dla młodszych pacjentów z zajętym jednym przedziałem stawu | Indywidualnie |
| Endoprotezoplastyka | Wszczepienie endoprotezy stawu kolanowego | Pełny powrót kilka miesięcy, obrzęk 3-6 miesięcy |
Wśród innowacyjnych metod popularna jest wiskosuplementacja i medycyna regeneracyjna z użyciem osocza bogatopłytkowego. Jeśli metody małoinwazyjne nie przynoszą efektów, konieczne mogą być zabiegi chirurgiczne, od artroskopii po endoprotezoplastykę.
Leczenie zachowawcze: fizjoterapia i redukcja wagi
Leczenie zachowawcze jest podstawowym sposobem radzenia sobie ze zwyrodnieniem stawu kolanowego. Kluczowe znaczenie ma redukcja masy ciała, szczególnie u osób z BMI powyżej 25. Każdy zrzucony kilogram odciąża staw kolanowy czterokrotnie podczas codziennych czynności, co znacząco spowalnia niszczenie tkanek.
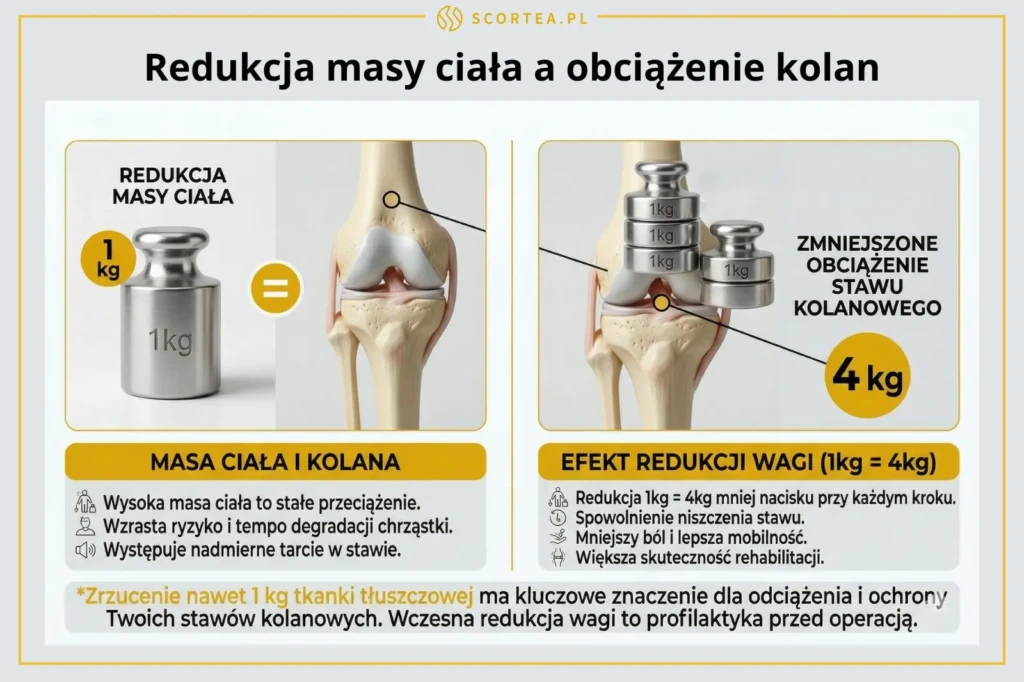
Fizjoterapia również odgrywa istotną rolę. Zaleca się ćwiczenia na zwyrodnienie kolana 2–3 razy w tygodniu przez 6 do 8 tygodni, koncentrując się na wzmacnianiu mięśnia czworogłowego uda, aby poprawić stabilność stawu. Pierwsze efekty, takie jak poprawa funkcji i zmniejszenie bólu, można zauważyć po 8–12 tygodniach regularnych ćwiczeń.
Aby złagodzić stany zapalne, lekarze często zalecają niesteroidowe leki przeciwzapalne, na przykład ibuprofen w dawkach 400–600 mg na dobę. Połączenie metod niefarmakologicznych z farmakoterapią skutecznie łagodzi objawy i opóźnia konieczność operacji.
Zastrzyki dostawowe: kwas hialuronowy i osocze bogatopłytkowe (PRP)
Bezpośrednim rozwiązaniem na ból związany z gonartrozą są zastrzyki dostawowe, które umożliwiają podanie leku dokładnie w miejsce choroby. Najczęściej stosuje się kwas hialuronowy, naturalny składnik mazi stawowej. Wiskosuplementacja, czyli uzupełnianie niedoborów tego kwasu, działa jak smar i amortyzator, zmniejszając tarcie między kośćmi. Terapia obejmuje serię zastrzyków, które poprawiają ruchomość i łagodzą ból na kilka tygodni lub miesięcy.
W nowoczesnej ortopedii coraz częściej stosuje się osocze bogatopłytkowe w ramach medycyny regeneracyjnej. Ten preparat uzyskiwany z krwi pacjenta, po wirowaniu zawiera wysokie stężenie płytek krwi. Tak przygotowany zastrzyk dostawowy dostarcza do kolana czynniki wzrostu, wspierając naturalne procesy naprawcze. Metoda ta nie tylko łagodzi objawy, ale przede wszystkim wspiera regenerację uszkodzonych tkanek, w tym chrząstki stawowej.
Wybór między kwasem hialuronowym a osoczem bogatopłytkowym zależy od stopnia zaawansowania zmian i oczekiwań co do tempa powrotu do zdrowia. Kwas hialuronowy poprawia mechaniczny poślizg w stawie, podczas gdy osocze wspiera biologiczną odnowę struktur wewnątrzstawowych. Obie metody są alternatywą dla długotrwałego stosowania doustnych leków przeciwbólowych, które mogą obciążać układ pokarmowy. W leczeniu wspomagającym stosuje się również glukozaminę i chondroitynę, które wpływają na odbudowę chrząstki stawowej. Regularne stosowanie zastrzyków pod kontrolą specjalisty pozwala wielu pacjentom opóźnić operację i zachować aktywność fizyczną mimo postępującej choroby.
Leczenie operacyjne: artroskopia i endoprotezoplastyka
Leczenie operacyjne jest konieczne, gdy metody zachowawcze nie przynoszą efektów, a zaawansowana gonartroza znacząco pogarsza jakość życia. Wybór procedury zależy od stopnia uszkodzenia stawu i ogólnego stanu zdrowia. Decyzję o operacji podejmuje się indywidualnie, gdy ból i ograniczenia ruchowe uniemożliwiają normalne funkcjonowanie.
Artroskopia to małoinwazyjna metoda stosowana głównie w średnio zaawansowanej chorobie. Podczas zabiegu chirurg wprowadza kamerę i narzędzia do kolana, co pozwala oczyścić staw, usunąć wolne ciała, naprawić łąkotki i wygładzić chrząstkę stawową. Dzięki temu można opóźnić potrzebę radykalnej wymiany stawu o kilka lat.
W najcięższych przypadkach skutecznym rozwiązaniem jest endoprotezoplastyka. Polega na usunięciu zniszczonych powierzchni i zastąpieniu ich protezą, co eliminuje ból wynikający z tarcia kości. Operacja jest zalecana, gdy osteofity i brak amortyzacji uniemożliwiają chodzenie. Ryzyko infekcji po wszczepieniu endoprotezy wynosi 1-2%.
Nowoczesna chirurgia kolana dąży do przywrócenia naturalnej biomechaniki nogi. Po operacji pacjenci przechodzą rehabilitację, co pozwala w pełni wykorzystać możliwości nowej protezy lub efektów oczyszczenia stawu. Odpowiednio przeprowadzone leczenie operacyjne eliminuje ból i umożliwia powrót do aktywności.
FAQ – zwyrodnieni stawu kolagenowego – najczęściej zadawane pytania
Jakie są pierwsze objawy zwyrodnienia stawu kolanowego?
Najwcześniejszym objawem zwyrodnienia stawu kolanowego jest ból mechaniczny i tzw. ból startowy, czyli dolegliwości pojawiające się przy wstawaniu po dłuższym siedzeniu lub na początku ruchu. Towarzyszyć im może poranna sztywność kolana trwająca do 30 minut oraz słyszalne trzeszczenie (krepitacje) podczas zginania i prostowania nogi. W miarę postępu choroby dołącza obrzęk po wysiłku fizycznym, a z czasem także ograniczenie zakresu ruchu w stawie. Ból zmienia swój charakter z mechanicznego na spoczynkowy, a w zaawansowanych stadiach pojawia się również w nocy.
Jak wygląda zwyrodnienie stawu kolanowego na zdjęciu RTG w poszczególnych stopniach skali Kellgrena-Lawrence’a?
Zwyrodnienie stawu kolanowego na RTG ocenia się w 4-stopniowej skali Kellgrena-Lawrence’a. W stopniu 1. widoczne są jedynie drobne osteofity (wyrośla kostne) na brzegach stawu. Stopień 2. oznacza utratę około 50% chrząstki i wyraźne zwężenie szpary stawowej. W stopniu 3. ubytek chrząstki przekracza 50%, pojawiają się sklerotyzacja podchrzęstna i torbiele, a pacjent odczuwa ból nocny. Stopień 4. to praktyczny zanik chrząstki, kontakt kości z kością oraz obecność zwapnień w obrębie stawu.
Czy zwyrodnienie stawu kolanowego można wyleczyć i jakie są cele terapii?
Zwyrodnienia stawu kolanowego nie da się całkowicie wyleczyć, ponieważ uszkodzenia chrząstki mają charakter nieodwracalny. Celem leczenia jest zmniejszenie bólu oraz spowolnienie postępu choroby. Podstawę stanowi fizjoterapia prowadzona przez 8-12 tygodni i redukcja masy ciała, gdzie utrata 1 kg odciąża staw aż czterokrotnie. W farmakoterapii stosuje się NLPZ, np. ibuprofen w dawce 400-600 mg. Dostępne są również iniekcje dostawowe z kwasu hialuronowego (seria 3-5 zastrzyków, efekt do 6 miesięcy) oraz terapia osoczem bogatopłytkowym (PRP). W zaawansowanych stadiach rozważa się osteotomię korekcyjną HTO, artroskopię lub endoprotezoplastykę, przy czym ryzyko infekcji po wszczepieniu endoprotezy wynosi 1-2%.
Kiedy zwyrodnienie stawu kolanowego utrudnia chodzenie i wymaga pilnej konsultacji lekarskiej?
Zwyrodnienie stawu kolanowego zaczyna znacząco utrudniać chodzenie w zaawansowanych stadiach choroby (3. i 4. stopień w skali K-L). Charakterystyczne jest utykanie, narastający obrzęk kolana po wysiłku fizycznym oraz ból uniemożliwiający pokonywanie dłuższych dystansów. Sygnałem alarmowym wymagającym natychmiastowej wizyty lekarskiej jest gorączka powyżej 38°C przy jednoczesnym obrzęku stawu, co może wskazywać na infekcję lub zapalenie septyczne.
Jaki charakter ma ból w zwyrodnieniu stawu kolanowego i jak zmienia się wraz z postępem choroby?
Ból w zwyrodnieniu stawu kolanowego zmienia się w miarę nasilania choroby. Na początku ma charakter mechaniczny i pojawia się wyłącznie podczas obciążania stawu. Pacjenci opisują go jako kłujący, ostry lub tępy. Wielu chorych zauważa również zwiększoną wrażliwość na zmiany pogody. Z czasem ból przekształca się w spoczynkowy, co oznacza, że dolegliwości występują także bez aktywności fizycznej. W najbardziej zaawansowanych stadiach dochodzi ból nocny, który zaburza sen i znacząco obniża jakość życia.




