Zwyrodnienie stawów objawy: 5 pierwszych sygnałów choroby
Zwyrodnienie stawów daje objawy, które łatwo zbagatelizować — ból przy ruchu, poranną sztywność czy trzeszczenie w kolanie. Tymczasem choroba dotyka nawet 80% osób po 75. roku życia. W artykule omawiamy 5 pierwszych sygnałów ostrzegawczych, ich typowe lokalizacje oraz metody diagnostyki i łagodzenia bólu.

- Zwyrodnienie stawów: 5 pierwszych objawów, które powinny zaniepokoić
- Dowiedz się więcej: Różnice między zużyciem a autoimmunologią.
- Objawy zwyrodnienia w zależności od lokalizacji
- Czym się różni zwyrodnienie stawów od reumatoidalnego zapalenia stawów (RZS)?
- Zwyrodnienie stawów a Reumatoidalne Zapalenie Stawów (RZS)
- Po czym poznać, że ma się zwyrodnienie stawów? Diagnostyka
- Co pomaga na ból w chorobie zwyrodnieniowej stawów?
- Co oznacza kod choroby M15 w klasyfikacji ICD-10?
- FAQ – zwyrodnienie stawów objawy – najczęściej zadawane pytania
- Jakie są pierwsze objawy zwyrodnienia stawów?
- W jakim wieku pojawiają się objawy zwyrodnienia stawów?
- Które stawy najczęściej dotyka zwyrodnienie stawów i jak rozpoznać lokalizację bólu?
- Czym różni się zwyrodnienie stawów od reumatoidalnego zapalenia stawów?
- Jakie badania wykonuje się w diagnostyce zwyrodnienia stawów?
Zwyrodnienie stawów: 5 pierwszych objawów, które powinny zaniepokoić
Pierwsze objawy zwyrodnienia stawów
- Ból stawu nasilający się podczas ruchu
- Sztywność poranna trwająca krócej niż 30 minut
- Trzeszczenie w stawie (krepitacje) podczas ruchu
- Ograniczenie ruchomości
- Zniekształcenie i obrzęk stawu
Choroba zwyrodnieniowa stawów to najczęstsza forma zapalenia stawów, dotykająca miliony ludzi na całym świecie. Prowadzi do przewlekłego bólu i niepełnosprawności. Charakteryzuje się stopniową degradacją chrząstki stawowej, a z czasem wpływa na kości, torebki stawowe, ścięgna i mięśnie. Choć proces destrukcji może trwać latami, pierwsze objawy pojawiają się zazwyczaj między 40. a 60. rokiem życia. Problem ten staje się powszechny u osób powyżej 65 lat.

Wczesne rozpoznanie objawów pozwala na szybsze wdrożenie leczenia, które może spowolnić postęp choroby — w tym odpowiedniej diety, rehabilitacji czy suplementach na stawy. Rozwija się ona, gdy staw traci swoje właściwości amortyzujące, co prowadzi do tarcia kości i stanów zapalnych.
Ignorowanie początkowych objawów może prowadzić do ograniczenia ruchomości, tkliwości i obrzęków, co utrudnia codzienne życie. Symptomy te najczęściej występują w miejscach najbardziej obciążonych, takich jak kolana, biodra czy kręgosłup, ale często dotyczą też drobnych stawów rąk. Zrozumienie tych objawów jest kluczowe dla zachowania sprawności, ponieważ ból stawów w początkowej fazie bywa często bagatelizowany i przypisywany starzeniu się.
Dowiedz się więcej: Różnice między zużyciem a autoimmunologią.
Chcesz wiedzieć, dlaczego medycznie termin „reumatyzm” właściwie nie istnieje? W poniższym materiale tłumaczę różnicę między mechanicznym zużyciem stawu (zwyrodnieniem) a „wewnętrznym sabotażystą”, czyli RZS. Zobacz, jak rozpoznać „czerwone flagi”, które mogą uratować nie tylko Twoją sprawność, ale i zdrowie całego organizmu
Ból stawu nasilający się podczas ruchu
Ból stawów nasilający się podczas ruchu to jeden z pierwszych sygnałów choroby. Jest to ból mechaniczny, który rośnie wraz z obciążeniem stawu. Na początku ustępuje w spoczynku, ale z czasem może się nasilać, osiągając szczyt wieczorem.
Typowym objawem jest ból startowy, pojawiający się przy rozpoczęciu ruchu po dłuższym okresie bezruchu, na przykład przy wstawaniu z krzesła. Pacjenci opisują go jako kłucie, pieczenie lub tętnienie. U osób starszych objawy mogą się nasilać przy nagłych zmianach pogody, co wiąże się z wpływem wahań ciśnienia atmosferycznego na receptory bólowe.
W miarę postępu choroby okresy bez bólu stają się krótsze. Zaawansowane zwyrodnienie stawów sprawia, że ból nie ustępuje po zakończeniu aktywności, ale trwa nawet w spoczynku. Na tym etapie ból staje się uporczywy i może zakłócać sen, co wskazuje na poważne zmiany w tkance kostnej i torebce stawowej.
Sztywność poranna trwająca krócej niż 30 minut
Sztywność poranna w przebiegu tego schorzenia zazwyczaj trwa krócej niż 30 minut i ustępuje po kilku minutach ruchu lub rozpoczęciu codziennych czynności. To uczucie zesztywnienia pojawia się po przebudzeniu z powodu długiego odpoczynku. Krótki czas trwania tego objawu pozwala odróżnić zmiany niezapalne od innych schorzeń.
W reumatoidalnym zapaleniu stawów sztywność utrzymuje się dłużej, często przekracza godzinę. W przypadku zwyrodnień dyskomfort szybko znika dzięki ruchowi, co wynika z mechaniki funkcjonowania stawów. Dolegliwość ta dotyczy najczęściej dużych stawów, takich jak kolanowe i biodrowe, ale może też występować w kręgosłupie i drobnych stawach rąk.
Przyczyną tego stanu jest czasowo zmniejszona produkcja mazi stawowej po dłuższym bezruchu. Gdy ciało odpoczywa, smarowanie powierzchni stawowych jest ograniczone, co potęguje uczucie oporu przy pierwszych ruchach. Regularna aktywność fizyczna pomaga zmniejszać ten objaw, dlatego warto znać ćwiczenia przy zwyrodnieniu kolana, które stymulują naturalne nawilżanie wnętrza torebki stawowej. [1]
Trzeszczenie w stawie (krepitacje) podczas ruchu
Krepitacje to odgłosy trzeszczenia, chrupania lub przeskakiwania, które można usłyszeć podczas ruchu w stawie. Warto wiedzieć, że strzelanie w stawach nie zawsze oznacza zwyrodnienie, ale wymaga oceny lekarskiej. Powstają z powodu tarcia nierównych powierzchni kostnych i są typowym objawem zaawansowanego stadium choroby.
W zdrowym organizmie gładka chrząstka stawowa umożliwia cichy i płynny ruch. Jednak w przebiegu choroby dochodzi do jej uszkodzenia i powstawania ubytków. Na krawędziach stawów mogą tworzyć się osteofity, które drażnią sąsiednie tkanki, wzmacniając efekt dźwiękowy. W stawie kolanowym trzeszczeniom często towarzyszy wysięk i obrzęk, co wskazuje na proces zapalny wewnątrz torebki stawowej.
Krepitacje wiążą się z ograniczeniem ruchomości i bólem, co utrudnia codzienne życie. Mogą nasilać się podczas zaostrzeń, a w skrajnych przypadkach są odczuwalne nawet w nocy podczas spoczynku. Ich pojawienie się to sygnał, że struktura stawu jest uszkodzona i wymaga specjalistycznej diagnostyki obrazowej. [2]
Ograniczenie ruchomości i problemy z poruszaniem
Postępujące uszkodzenia wewnątrzstawowe prowadzą do ograniczenia ruchomości. Pacjenci mają trudności z pełnym zgięciem lub wyprostowaniem kończyny, co wpływa na jakość ich życia. Unikanie pełnego zakresu ruchu przez dłuższy czas może prowadzić do zaniku mięśni, osłabiając stabilizację uszkodzonego obszaru.
Choroba może powodować zablokowanie stawu przez oderwane fragmenty chrząstki, które przemieszczają się wewnątrz torebki stawowej. Takie sytuacje są bolesne i uniemożliwiają ruch kończyną. Objawy zwyrodnienia stawów różnią się w zależności od miejsca, co znacząco utrudnia mobilność i samoobsługę.
Gdy zmiany dotyczą stawu biodrowego, pacjenci mają trudności z odwodzeniem nogi, co utrudnia na przykład wsiadanie do samochodu. Zmiany w kolanie powodują dyskomfort podczas wchodzenia po schodach lub wstawania z niskiego krzesła. Te ograniczenia prowadzą do zmiany wzorców ruchowych, utykania i szybszego męczenia się podczas spacerów.
Zniekształcenie i obrzęk stawu
W zaawansowanym stadium choroby można zauważyć zniekształcenie stawu. Zmiany w kształcie kości, obrzęk i zaczerwienienie wskazują na proces zapalny. Często towarzyszy temu tkliwość przy dotyku i wysięk, co zwiększa dyskomfort i napięcie.
Deformacje te wynikają głównie z narastania tkanki kostnej (osteofitów), które zmienia wygląd zewnętrzny i nasila ból. Mechaniczne drażnienie okolicznych tkanek utrudnia codzienne czynności.
W dłoniach charakterystyczne są guzki Heberdena i Boucharda, które znacząco wpływają na sprawność manualną.
Objawy zwyrodnienia w zależności od lokalizacji
Schorzenie objawia się różnie, w zależności od dotkniętych części układu ruchu. Najczęściej dotyka stawów kolanowych, biodrowych, szyjnego i lędźwiowego odcinka kręgosłupa oraz małych stawów dłoni i stóp — zmiany mogą też obejmować ból stawu skokowego, który bywa mylony z urazem. Przebieg choroby jest zmienny, z okresami stabilizacji i zaostrzeń. Podczas wyciszenia ból nasila się przy ruchu, a w stanach zapalnych jest odczuwalny nawet w spoczynku i w nocy.
W zaawansowanych stadiach mogą wystąpić zmiany w tkankach miękkich, takie jak wysięki w torebce stawowej i zanik mięśni stabilizujących staw. Osłabione mięśnie gorzej absorbują wstrząsy, co przyspiesza niszczenie struktur stawowych. Precyzyjne określenie lokalizacji zmian jest kluczowe, ponieważ wpływa na codzienne funkcjonowanie.
Zwyrodnienie stawów rąk: guzki Heberdena i Boucharda
Zwyrodnienie stawów rąk objawia się pogrubieniem i zniekształceniem kości palców. Charakterystyczne są guzki Heberdena na stawach międzypaliczkowych dalszych, które deformują końcówki palców, często powodując ból i utrudniając precyzyjne ruchy.

Mogą pojawić się także guzki Boucharda na stawach międzypaliczkowych środkowych. Te zmiany kostne pogrubiają środkową część palców, prowadząc do ich usztywnienia i zmiany kształtu. Zmiany w tej okolicy sprawiają, że dłonie stają się tkliwe, a ich ruchomość stopniowo się pogarsza, co utrudnia codzienne czynności, takie jak chwytanie przedmiotów.
Palce często stają się sztywne, zwłaszcza po przebudzeniu lub dłuższym okresie bezruchu, ale dyskomfort ustępuje po rozruszaniu. Podczas zaostrzeń mogą pojawić się obrzęki tkanek miękkich wokół guzków, co zwiększa uczucie ucisku wewnątrz torebek stawowych.
Zwyrodnienie stawu kolanowego: ból przy schodzeniu ze schodów
Zwyrodnienie stawu kolanowego wywołuje ból, który szczególnie dokucza podczas schodzenia ze schodów. Ta czynność bardziej obciąża stawy niż wchodzenie pod górę czy chodzenie po płaskim terenie. Osłabiona stabilizacja stawu powoduje, że każdy krok w dół wywiera większy nacisk na uszkodzoną chrząstkę, co odczuwasz jako kłujący dyskomfort.
W miarę postępu choroby płyn może gromadzić się wewnątrz stawu, co prowadzi do powstania torbieli Bakera. Powoduje ona uczucie rozpierania w dole podkolanowym i ogranicza zgięcie nogi.
W zaawansowanej fazie zwyrodnienie stawu kolanowego zmienia kształt kolana i osłabia mięśnie uda. Możesz odczuwać ból stawów podczas dłuższego stania lub noszenia ciężarów. Regularne obrzęki i płyn w stawie wskazują na aktywną fazę choroby, co wymaga odciążenia i dalszej diagnostyki.
Zwyrodnienie stawu biodrowego: ból w pachwinie promieniujący do uda
Zwyrodnienie stawu biodrowego objawia się przede wszystkim bólem w pachwinie, który promieniuje wzdłuż przedniej części uda do kolana. Ból może także występować w okolicy pośladka, co czasem mylnie sugeruje problemy z kręgosłupem lędźwiowym. Początkowo odczuwasz go tylko podczas ruchu, ale z czasem pojawia się nawet w spoczynku i w nocy, co znacznie obniża jakość życia.
Choroba prowadzi do silnej sztywności porannej i coraz większego ograniczenia ruchomości. Odwodzenie nogi i rotacja wewnętrzna stają się trudne, co utrudnia codzienne czynności, takie jak zakładanie butów czy wsiadanie do samochodu. Z czasem rozwija się przykurcz zgięciowy, co zmusza Cię do pochylania się do przodu podczas chodzenia.
Długotrwały ból w pachwinie i postępujące zmiany w strukturze stawu powodują wyraźne utykanie. Jest to wynikiem skrócenia dystansu chodzenia i osłabienia mięśni stabilizujących miednicę. Organizm stara się kompensować dysfunkcję stawu, co może prowadzić do przeciążenia zdrowej nogi i kręgosłupa. W zaawansowanym stadium zwyrodnienie stawu biodrowego niemal całkowicie uniemożliwia płynne poruszanie się bez pomocy ortopedycznej.
Zwyrodnienie kręgosłupa: ból i sztywność karku lub pleców
Zwyrodnienie kręgosłupa objawia się głównie bólem pleców i sztywnością karku, które najczęściej dotyczą odcinka szyjnego lub lędźwiowego. Dolegliwości te mają mechaniczne podłoże, co oznacza, że ból nasila się przy ruchu, podnoszeniu ciężarów lub długim pozostawaniu w jednej pozycji. Gdy zmiany dotyczą górnej części kręgosłupa, sztywność karku często promieniuje do barków lub potylicy.
Typowym objawem jest pojawianie się dolegliwości po dłuższym odpoczynku, zwłaszcza rano po przebudzeniu. Sztywność zazwyczaj ustępuje po kilkunastu minutach umiarkowanej aktywności, gdy stawy się „rozruszają”. Siedzący tryb życia i brak regularnej aktywności fizycznej mogą nasilać te symptomy, prowadząc do przewlekłego dyskomfortu w dolnym odcinku pleców.
W miarę postępu choroby, zwyrodnienie kręgosłupa stopniowo ogranicza ruchomość, co utrudnia skłony, obracanie głowy czy skręty tułowia. Wynika to z destrukcyjnych procesów w kręgach i stawach międzykręgowych, co wpływa na komfort codziennych czynności. Utrata elastyczności struktur wspierających oś ciała sprawia, że proste zadania domowe stają się wyzwaniem i wymagają większego wysiłku fizycznego.
Czym się różni zwyrodnienie stawów od reumatoidalnego zapalenia stawów (RZS)?
Podstawowa różnica między tymi schorzeniami polega na ich pochodzeniu. Zwyrodnienie stawów to proces degeneracyjny spowodowany zużyciem chrząstki stawowej, podczas gdy reumatoidalne zapalenie stawów jest przewlekłą chorobą autoimmunologiczną. W tym przypadku układ odpornościowy atakuje własne tkanki, co prowadzi do intensywnego stanu zapalnego. Dotyczy to nie tylko stawów, ale często również narządów wewnętrznych. Zwyrodnienie ma bardziej mechaniczny i miejscowy charakter.
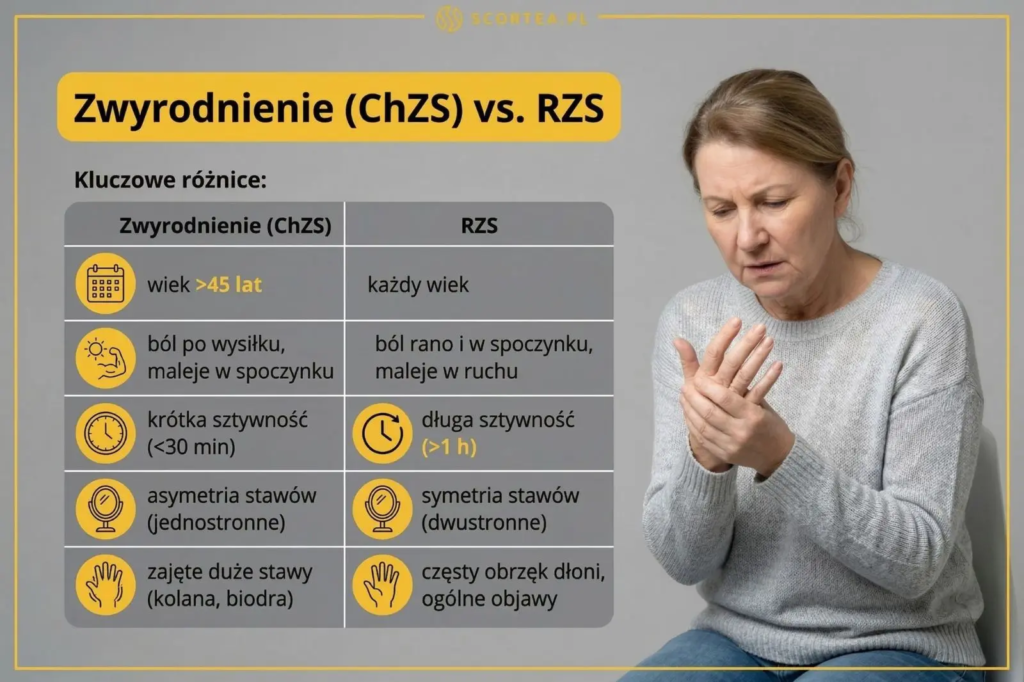
Różnice widać także w sposobie, w jaki choroby atakują stawy. Reumatoidalne zapalenie stawów zazwyczaj działa symetrycznie, co oznacza, że stan zapalny pojawia się jednocześnie w tych samych stawach po obu stronach ciała, na przykład w obu nadgarstkach. Zwyrodnienie stawów często występuje asymetrycznie, skupiając się na obszarach najbardziej obciążonych, takich jak jedno kolano czy konkretny odcinek kręgosłupa.
Zwyrodnienie stawów a Reumatoidalne Zapalenie Stawów (RZS)
| Cecha | Zwyrodnienie stawów | Reumatoidalne Zapalenie Stawów (RZS) |
|---|---|---|
| Charakter choroby | Najczęstsza przyczyna bólu stawów | Choroba zapalna |
| Zakres uszkodzeń | Utrata chrząstki stawowej | Obejmuje stawy i wiele narządów |
| Sztywność poranna | Do 30 minut | Powyżej 30 minut |
| Wiek zachorowania | Ponad 80% osób powyżej 75. roku życia | Może wystąpić w każdym wieku |
Warto także zwrócić uwagę na objawy ogólnoustrojowe typowe dla zapalenia. Pacjenci z reumatoidalnym zapaleniem stawów często odczuwają zmęczenie, stany podgorączkowe czy utratę masy ciała, co rzadko towarzyszy zwyrodnieniu. Precyzyjne rozróżnienie tych chorób jest kluczowe, ponieważ wymagają one zupełnie innego podejścia terapeutycznego. Leczenie obejmuje leki modyfikujące przebieg choroby w przypadku autoagresji oraz rehabilitację i leczenie przeciwbólowe przy zmianach degeneracyjnych.
Po czym poznać, że ma się zwyrodnienie stawów? Diagnostyka
Rozpoznawanie zmian w układzie ruchu wymaga kompleksowego podejścia, które łączy ocenę objawów pacjenta z technikami obrazowania. Diagnostyka medyczna skupia się na identyfikacji uszkodzeń strukturalnych i ich wpływie na funkcje motoryczne. Wczesne wykrycie problemów umożliwia wprowadzenie odpowiedniego leczenia i spowolnienie postępu choroby.
Diagnozowanie zwykle rozpoczyna się u osób powyżej 45. roku życia z typowymi dolegliwościami. Aby potwierdzić rozpoznanie, lekarz wyklucza inne przyczyny zapalne, bazując na określonych kryteriach klinicznych. Ważne jest ustalenie, czy uszkodzenia dotyczą tylko chrząstki, czy także okolicznych kości.
| Metoda | Cel | Typowe zmiany |
|---|---|---|
| Badanie fizykalne i wywiad | Wstępne rozpoznanie | Wiek >45 lat, ból związany z ruchem, sztywność poranna do 30 minut |
| Zdjęcie RTG | Podstawowe badanie obrazowe | Torbiele kostne, wyrośla, zwężenie szpary stawowej |
| Rezonans magnetyczny (MRI) | Ocena chrząstki i tkanek miękkich | Wczesne wykrycie uszkodzeń chrząstki |
Do najważniejszych narzędzi diagnostycznych należą zdjęcie rentgenowskie i rezonans magnetyczny, które pozwalają ocenić zakres uszkodzeń i zaplanować dalsze leczenie.
Badanie fizykalne i wywiad lekarski
Podstawą diagnostyki jest szczegółowy wywiad lekarski. Podczas rozmowy lekarz zbiera informacje o dolegliwościach, ich czasie trwania oraz wpływie na codzienne życie. Ważnym elementem jest ocena sztywności porannej, która pomaga odróżnić zmiany degeneracyjne od zapalne.
Lekarz pyta także o historię urazów i podobne schorzenia w rodzinie, by określić, czy zmiany mają podłoże genetyczne lub mechaniczne. Następnie przeprowadza badanie fizykalne, oglądając stawy w poszukiwaniu zniekształceń lub obrzęków. Dotykiem ocenia tkliwość miejscową i temperaturę skóry nad bolącym miejscem.
Podczas badania ruchomości sprawdza się zakres zgięcia i wyprostu kończyn oraz nasłuchuje krepitacji. Taka kompleksowa ocena kliniczna pozwala na wstępną diagnozę i planowanie dalszych kroków diagnostycznych, w tym badań obrazowych.
Zdjęcie RTG jako podstawowe badanie obrazowe
Zdjęcie rentgenowskie jest kluczowe w diagnozowaniu tego schorzenia, dostarczając istotnych informacji potrzebnych do postawienia diagnozy. Radiolog ocenia na nim stan kości i ich ułożenie.
Ważnym elementem badania jest szpara stawowa. Jej zwężenie wskazuje na uszkodzenie chrząstki, co jest oznaką zaawansowania choroby. Lekarz zwraca też uwagę na osteofity na krawędziach kości oraz zagęszczenie kości podchrzęstnej, co pomaga odróżnić zwyrodnienie od zmian zapalnych.
Zdjęcie rentgenowskie ujawnia również torbiele podchrzęstne, które są małymi ubytkami w kości spowodowanymi ciągłym naciskiem i mikrourazami. W zaawansowanych stadiach można dostrzec nierówności powierzchni stawowych i podwichnięcia, co tłumaczy ograniczenia ruchowe pacjenta. Te wizualne dowody pozwalają dokładnie zaplanować leczenie lub rozważyć operację.
Rezonans magnetyczny (MRI) w ocenie chrząstki i tkanek miękkich
Rezonans magnetyczny to bardziej szczegółowe badanie niż standardowe zdjęcie rentgenowskie, co czyni go kluczowym narzędziem we wczesnej diagnostyce. Pozwala precyzyjnie ocenić chrząstkę stawową i wykryć zmiany strukturalne przed pojawieniem się ubytków kostnych. Dzięki wysokiej rozdzielczości obrazu można zidentyfikować rozmiękczenie tkanki, znane jako chondromalacja, które często jest pierwszym sygnałem ostrzegawczym.
Badanie to doskonale obrazuje również wszystkie tkanki miękkie otaczające staw, takie jak ścięgna, łąkotki i więzadła. Na przykład uszkodzenie więzadła krzyżowego przedniego można dokładnie ocenić dzięki tej metodzie.
Rezonans magnetyczny pozwala na kompleksowe spojrzenie na aparat ruchu, wykraczając poza ocenę powierzchni styku kości. Precyzyjna identyfikacja wewnątrzstawowych uszkodzeń umożliwia dopasowanie celowanej terapii, co jest szczególnie ważne dla osób aktywnych fizycznie. Wykrycie wczesnych faz degradacji struktur miękkich daje szansę na wdrożenie leczenia zachowawczego, zanim dojdzie do nieodwracalnych deformacji widocznych w RTG.
Co pomaga na ból w chorobie zwyrodnieniowej stawów?
Leczenie bólu zależy od nasilenia objawów. W łagodnych przypadkach zaleca się paracetamol, który skutecznie łagodzi ból i jest bezpieczny dla układu pokarmowego.
| Metoda | Zastosowanie | Szczegóły |
|---|---|---|
| Paracetamol | Łagodny i umiarkowany ból | Pierwsza linia leczenia farmakologicznego |
| Niesteroidowe leki przeciwzapalne (NLPZ) | Ból i stany zapalne | Dostępne jako żele, kremy, tabletki |
| Krioterapia | Zmniejszenie bólu i zapalenia | Stosowana na okolicę chorego stawu |
| Ciepłe okłady | Łagodzenie bólu | Gdy nie ma obrzęku, max 20 minut |
| Iniekcje kwasu hialuronowego | Zmniejszenie objawów | Wstrzykiwane dostawowo |
| Iniekcje kortykosteroidów | Zmniejszenie objawów | Wstrzykiwane dostawowo |
Gdy paracetamol nie wystarcza, lekarze sięgają po niesteroidowe leki przeciwzapalne. Można je stosować doustnie lub miejscowo w postaci maści i żeli, co zmniejsza stan zapalny w miejscu bólu. W przypadku bardzo silnych dolegliwości można użyć silniejszych leków opioidowych, dostępnych na receptę. [2]
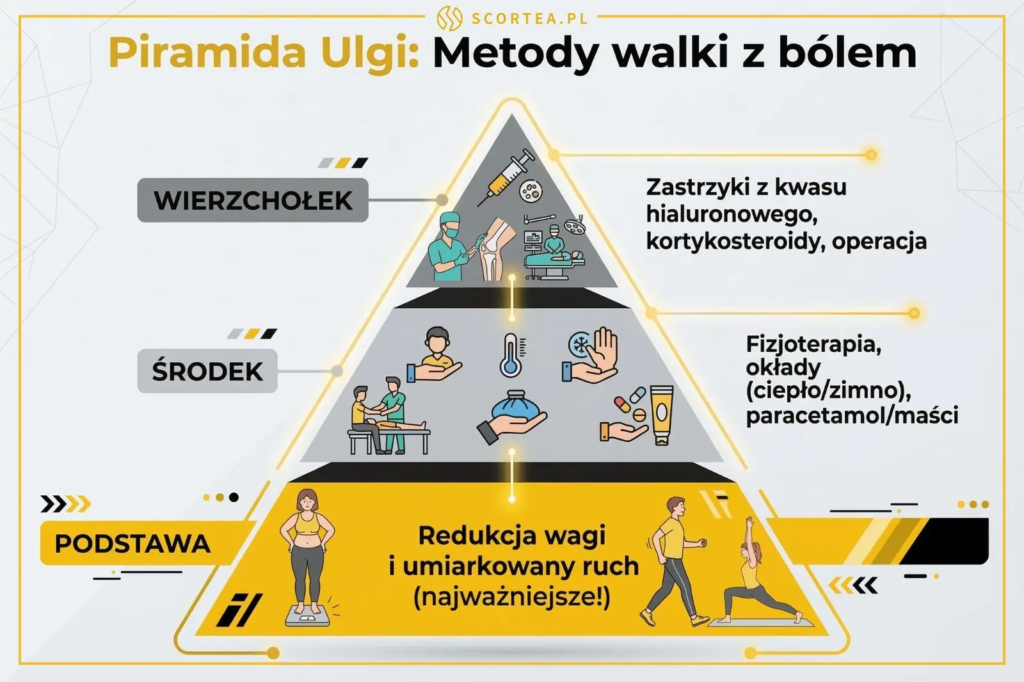
Podczas ostrych zaostrzeń z dużym obrzękiem, skuteczne są dostawowe iniekcje glikokortykosteroidów, które szybko działają przeciwzapalnie. Alternatywnie można zastosować kwas hialuronowy, wstrzykiwany bezpośrednio do stawu. W leczeniu uzupełniającym stosuje się też glukozaminę jako suplement, który wspiera odbudowę chrząstki i poprawia ruchomość stawu.
Co oznacza kod choroby M15 w klasyfikacji ICD-10?
W Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych, wersja 10 (ICD-10), zwyrodnienie stawów ma kody od M15 do M19. Kod M15 odnosi się do poliarteozy, czyli formy choroby atakującej wiele stawów jednocześnie. Dzięki temu lekarze mogą precyzyjnie sklasyfikować pacjentów, u których choroba nie ogranicza się do jednego miejsca. System ten ułatwia prowadzenie statystyk medycznych i proces refundacji leczenia.
W tej kategorii są także bardziej szczegółowe podtypy, które opisują charakter zmian: na przykład kod M15.0 dotyczy pierwotnej uogólnionej osteoartrozy, a M15.1 odnosi się do guzków Heberdena z towarzyszącą artropatią. Taki system pozwala specjalistom dokładnie określić, czy pacjent ma poliarteozę, czy zmiany są miejscowe.
Jednolite nazewnictwo w systemie ICD-10 jest kluczowe dla ciągłości opieki medycznej. Umożliwia szybką wymianę informacji między placówkami i monitorowanie postępów choroby. Poprawne przypisanie kodu M15 jest podstawą dokumentacji medycznej dla osób z dolegliwościami bólowymi wielu stawów.
FAQ – zwyrodnienie stawów objawy – najczęściej zadawane pytania
Jakie są pierwsze objawy zwyrodnienia stawów?
Pierwszym i najczęstszym objawem jest ból mechaniczny nasilający się przy ruchu, tzw. ból startowy, któremu może towarzyszyć kłucie, pieczenie lub tętnienie. Kolejne wczesne sygnały to sztywność poranna trwająca krócej niż 30 minut i ustępująca po rozruszaniu, trzeszczenia (krepitacje) podczas ruchu, ograniczenie zakresu ruchomości oraz widoczny obrzęk lub zniekształcenie stawu.
W jakim wieku pojawiają się objawy zwyrodnienia stawów?
Pierwsze objawy zwyrodnienia stawów występują najczęściej między 40. a 60. rokiem życia. Po 65. roku życia choroba staje się powszechna, a u osób powyżej 75. roku życia zmiany zwyrodnieniowe stwierdza się aż w 80% przypadków.
Które stawy najczęściej dotyka zwyrodnienie stawów i jak rozpoznać lokalizację bólu?
Zwyrodnienie stawów najczęściej zajmuje ręce, kolana, biodra oraz kręgosłup. W obrębie rąk charakterystyczne są guzki Heberdena na stawach dystalnych i guzki Boucharda na stawach środkowych. Zwyrodnienie kolana objawia się bólem przy schodzeniu ze schodów, torbielą Bakera i obrzękami, natomiast zwyrodnienie biodra daje ból promieniujący z pachwiny przez udo aż do kolana, z towarzyszącym przykurczem zgięciowym i utykaniem.
Czym różni się zwyrodnienie stawów od reumatoidalnego zapalenia stawów?
Zwyrodnienie stawów jest chorobą degeneracyjną, a reumatoidalne zapalenie stawów (RZS) ma podłoże autoimmunologiczne. W zwyrodnieniu zmiany są asymetryczne, sztywność poranna trwa krócej niż 30 minut i nie występują objawy ogólnoustrojowe. W RZS zajęcie stawów jest symetryczne, sztywność poranna przekracza 60 minut, a chorobie towarzyszą objawy systemowe.
Jakie badania wykonuje się w diagnostyce zwyrodnienia stawów?
Podstawą diagnostyki jest badanie fizykalne oceniające zakres ruchu, krepitacje i tkliwość stawu. Kluczowym badaniem obrazowym jest RTG, które uwidacznia zwężenie szpary stawowej, osteofity i torbiele podchrzęstne. W przypadku konieczności dokładniejszej oceny wykonuje się MRI, pozwalające wykryć chondromalację oraz zmiany w tkankach miękkich, łąkotkach i więzadłach.
Bibliografia
[1] Geenen R, Overman CL, Christensen R, et alEULAR recommendations for the health professional’s approach to pain management in inflammatory arthritis and osteoarthritis Annals of the Rheumatic Diseases 2018;77:797-807. https://ard.bmj.com/content/77/6/797
[2] OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis https://oarsi.org/education/oarsi-guidelines




