Reumatyzm – co to takiego? Objawy, przyczyny
Poranna sztywność stawów i ból, który nie mija po odpoczynku? To mogą być pierwsze sygnały Reumatoidalnego Zapalenia Stawów (RZS), schorzenia autoimmunologicznego często mylonego z „bólem ze starości”. W tym artykule wyjaśniamy, dlaczego reumatyzm to w rzeczywistości grupa aż 200 różnych chorób i jakie badania (anty-CCP, czynnik RF) wykonać, by wykorzystać tzw. okno terapeutyczne i zachować sprawność ruchową.

- Co to jest reumatyzm i jakie choroby określa?
- Najczęstsze choroby reumatyczne – objawy i charakterystyka
- Jakie są główne objawy stawowe chorób reumatycznych?
- Jakie są objawy ogólnoustrojowe i pozastawowe?
- Co powoduje choroby reumatyczne i kto jest w grupie ryzyka?
- Jak diagnozuje się choroby reumatyczne?
- Jakie są metody leczenia chorób reumatycznych?
- Fizjoterapia i ćwiczenia na reumatyzm – jak sobie pomóc?
- Reumatyzm u dzieci
- Kiedy należy udać się do reumatologa?
- FAQ – reumatyzm – najczęściej zadawane pytania
Co to jest reumatyzm i jakie choroby określa?
Reumatyzm to potoczne określenie dla szerokiej grupy (nawet 200-300) chorób, głównie o podłożu zapalnym, które atakują układ ruchu. Choć termin ten jest bardzo szeroki, najczęściej mylnie utożsamia się go z reumatoidalnym zapaleniem stawów (RZS), które jest jedną z najczęstszych chorób autoimmunologicznych. W rzeczywistości nie istnieje jedna jednostka chorobowa o nazwie „reumatyzm”. Zaburzenia te atakują stawy, kości, mięśnie i tkankę łączną, choć mogą również dotknąć innych organów. Wspólną cechą tych dolegliwości jest przewlekły, często nawracający ból oraz postępujące ograniczenie ruchomości stawów. Nieleczone mogą prowadzić do znacznego osłabienia sprawności, trwałej niesprawności, a nawet uszkodzeń narządów wewnętrznych.
Specjaliści z dziedziny, jaką jest reumatologia, dla lepszego zrozumienia tych schorzeń, klasyfikują je pod względem etiologii (mechanizmu powstawania). Najważniejszy podział obejmuje choroby zapalne (często autoimmunologiczne, jak RZS) oraz choroby niezapalne, zwyrodnieniowe, gdzie dochodzi do uszkodzenia chrząstki w wyniku starzenia się lub przeciążeń.
American College of Rheumatology (ACA) dzieli choroby reumatyczne na 10 głównych grup:
- Układowe choroby tkanki łącznej (tzw. kolagenozy), takie jak reumatoidalne zapalenie stawów (RZS), toczeń rumieniowaty układowy, twardzina układowa, zapalenie wielomięśniowe, skórno-mięśniowe oraz zespół Sjögrena.
- Spondyloartropatie, do których należą zesztywniające zapalenie stawów kręgosłupa i łuszczycowe zapalenie stawów.
- Choroba zwyrodnieniowa stawów.
- Choroby kości i chrząstek, takie jak osteoporoza i osteomalacja.
- Zapalenia stawów związane z infekcją.
- Choroby metaboliczne, jak dna moczanowa.
- Nowotwory.
- Zaburzenia nerwowo-naczyniowe, na przykład zespół cieśni nadgarstka.
- Reumatyzm pozastawowy, obejmujący fibromialgię i zapalenia ścięgien.
Warto wspomnieć, że reumatoidalne zapalenie stawów (RZS) często błędnie jest utożsamiane z ogólnym pojęciem reumatyzmu. Częstym błędem jest również mylenie reumatyzmu z pojęciem artretyzm. Artretyzm (arthritis) to dawna nazwa dny moczanowej, choroby metabolicznej spowodowanej odkładaniem się kryształów kwasu moczowego w stawach, podczas gdy reumatyzm jest pojęciem znacznie szerszym.
Najczęstsze choroby reumatyczne – objawy i charakterystyka
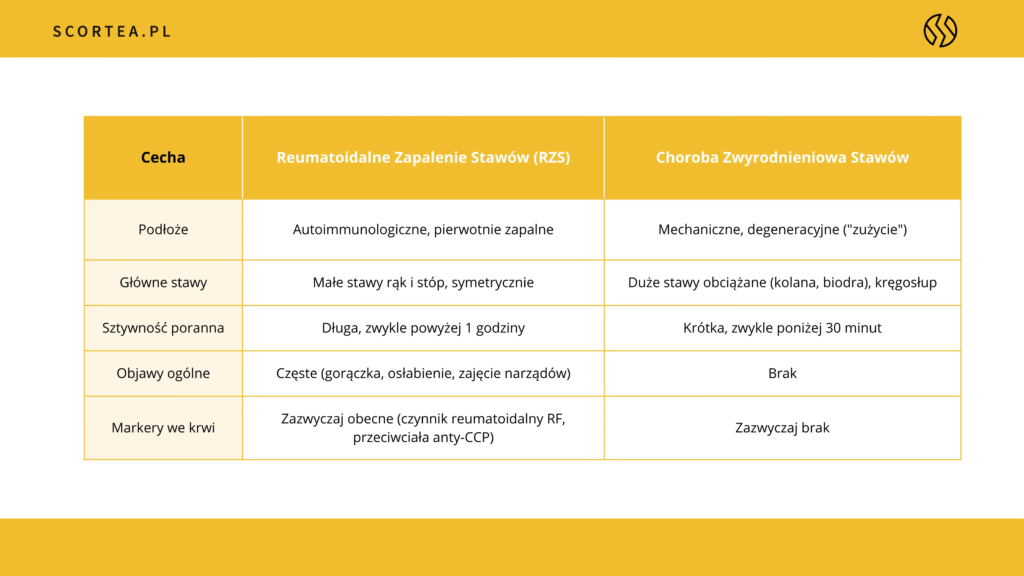
Aby lepiej zrozumieć specyfikę tych schorzeń, warto przyjrzeć się najczęściej występującym jednostkom chorobowym:
- Reumatoidalne Zapalenie Stawów (RZS): Przewlekła choroba autoimmunologiczna, atakująca symetrycznie drobne stawy dłoni i stóp, prowadząca do ich deformacji.
- Zesztywniające Zapalenie Stawów Kręgosłupa (ZZSK): Dotyka głównie młodych mężczyzn, objawia się bólem dolnego odcinka pleców i stopniowym sztywnieniem kręgosłupa.
- Łuszczycowe Zapalenie Stawów (ŁZS): Występuje u części osób chorujących na łuszczycę, atakując stawy i przyczepy ścięgien.
- Choroba zwyrodnieniowa stawów: Najczęstsza choroba układu ruchu, związana z wiekiem i zużyciem chrząstki stawowej.
- Fibromialgia: Charakteryzuje się przewlekłym bólem mięśniowo-szkieletowym oraz występowaniem tzw. punktów tkliwych.
- Dna moczanowa: Powoduje nagłe, niezwykle bolesne napady zapalenia, najczęściej atakując staw dużego palca u nogi.
Jakie są główne objawy stawowe chorób reumatycznych?
Objawy stawowe związane z chorobami reumatycznymi zazwyczaj rozwijają się stopniowo. Do najczęściej występujących należą: ból, opuchlizna, sztywność oraz ograniczona ruchomość. Ten ból reumatyczny, którego nie wywołuje ani uraz, ani przeciążenie, bywa szczególnie dokuczliwy rano lub po dłuższym czasie bezruchu.
Charakterystyczna poranna sztywność stawów może utrzymywać się przez godzinę lub dłużej, a jej objawy zmniejszają się stopniowo po „rozruszaniu się”. Dodatkowo, pacjenci mogą odczuwać trzaski podczas poruszania stawem. Obrzęk, będący wynikiem stanu zapalnego i nadmiernego nagromadzenia płynu w błonie maziowej, często współwystępuje z zaczerwienieniem i ciepłotą skóry.
Choroby te najczęściej atakują:
- stawy kolanowe i biodra (często określane jako reumatyzm nóg);
- palce dłoni i nadgarstki (tzw. reumatyzm dłoni);
- kręgosłup, zwłaszcza mniejsze stawy rąk i stóp, takie jak międzypaliczkowe bliższe, śródręczno-paliczkowe, śródstopno-paliczkowe.
Choroby reumatyczne prowadzą do przewlekłego zapalenia błony maziowej. W zaawansowanych stadiach destrukcja postępuje, prowadząc do deformacji, takich jak odchylenie łokciowe palców, podwichnięcia paliczków czy wygląd palców przypominający „butonierkę” lub „łabędzią szyję”.
Jakie są objawy ogólnoustrojowe i pozastawowe?
Choroby reumatyczne nie ograniczają się tylko do problemów ze stawami. Często towarzyszą im objawy ogólnoustrojowe, takie jak:
- stany podgorączkowe,
- bóle mięśni (ból ostry lub przewlekły),
- brak apetytu,
- utrata masy ciała.
Objawy pozastawowe mogą dotknąć inne narządy, prowadząc do poważnych komplikacji w obrębie płuc, serca czy nerek. Mogą wystąpić zmiany w mięśniu sercowym, zapalenie opłucnej czy zespół suchości oczu i ust.
Co powoduje choroby reumatyczne i kto jest w grupie ryzyka?

Zaburzenia immunologiczne leżą u podstaw wielu chorób reumatycznych – są to złożone dolegliwości, w których organizm przez błędne reakcje zaczyna atakować własne tkanki. Kluczową rolę odgrywają tu predyspozycje genetyczne – osoby z rodziną dotkniętą reumatyzmem są aż o 60% bardziej podatne na te schorzenia. Specyficzne markery, takie jak warianty genu HLA-B27 czy HLA-DRB1, mogą dodatkowo zwiększać ryzyko wystąpienia RZS czy ZZSK.
Wpływ mogą mieć również:
- mała aktywność fizyczna;
- przeciążenia i mikrourazy stawów wynikające np. z pracy fizycznej;
- nieodpowiednia dieta (nadwaga i otyłość obciążają stawy, stąd ważna jest normalizacja masy ciała);
- palenie papierosów;
- infekcje wirusowe i bakteryjne.
Powszechne przekonanie łączące reumatyzm od zimna jest mitem – niska temperatura i wilgoć nie są bezpośrednią przyczyną choroby, jednak pacjenci często zgłaszają nasilenie dolegliwości bólowych w odpowiedzi na zmiany pogody (tzw. meteoropatia).
Jak diagnozuje się choroby reumatyczne?
Rozpoznanie wymaga wizyty u reumatologa (a w przypadku najmłodszych – reumatolog dziecięcy). Ponieważ objawy bywają niespecyficzne, kluczowe jest wykonanie szeregu badań.
Badania laboratoryjne:
Podstawą jest morfologia, OB i CRP, które wskazują na stan zapalny. W diagnostyce różnicowej ważne jest także oznaczenie miana antystreptolizyny (ASO), aby wykluczyć powikłania po infekcjach. W badaniach immunologicznych kluczowe jest wykrywanie czynnika reumatoidalnego (RF) oraz przeciwciał anty-CCP (ACPA). Warto podkreślić, że przeciwciała anty-CCP są znacznie bardziej swoiste dla RZS niż RF i ich poziom może wzrosnąć, zanim jeszcze pojawią się objawy.
Badania obrazowe:
RTG nie zawsze ujawnia wczesne zmiany, ale w późniejszych stadiach może pokazać charakterystyczne nadżerki kostne. USG i rezonans magnetyczny (MRI) pozwalają na szybsze wykrycie zapalenia błony maziowej. Wczesna diagnoza, najlepiej w ciągu pierwszych kilku miesięcy od objawów (tzw. okienko szansy), i szybkie rozpoczęcie leczenia są kluczowe dla zachowania sprawności.
Jakie są metody leczenia chorób reumatycznych?
W wielu przypadkach jest to przede wszystkim leczenie objawowe, mające na celu poprawę jakości życia pacjenta, uśmierzenie bólu i zahamowanie postępu niesprawności.
Farmakoterapia opiera się na NLPZ (niesteroidowych lekach przeciwzapalnych) i glikokortykosteroidach w okresach zaostrzenia. W chorobach autoimmunologicznych stosuje się leki modyfikujące przebieg choroby (LMPCh) oraz leki biologiczne, które celują w konkretne mechanizmy układu odpornościowego.
Wspomagająco, po konsultacji z lekarzem, można rozważyć suplementację. Składniki takie jak kwasy omega-3, witamina D, kolagen, a także zioła o działaniu przeciwzapalnym jak kurkuma czy imbir, mogą wspierać leczenie, choć nie zastąpią profesjonalnej terapii.
Fizjoterapia i ćwiczenia na reumatyzm – jak sobie pomóc?
Fizjoterapia i rehabilitacja są nieodłącznym elementem leczenia. Obejmują one:
- ćwiczenia ruchowe (kinezyterapia) i w wodzie (hydroterapia),
- masaże,
- zabiegi z zakresu fizykoterapii (krioterapia, laseroterapia, pole magnetyczne).
W warunkach domowych, aby zachować sprawność i zdrowy tryb życia, warto wykonywać proste ćwiczenia:
- Na dłonie: zaciskanie piłeczki rehabilitacyjnej, dotykanie kciukiem kolejnych palców dłoni („pianista”), zginanie i prostowanie nadgarstków.
- Na kręgosłup: „koci grzbiet”, delikatne skręty tułowia w pozycji leżącej.
- Na stawy kolanowe: naprzemienne prostowanie nóg w siadzie na krześle.
Regularna aktywność zapobiega przykurczom i zanikom mięśni, co jest kluczowe, by uniknąć upośledzenia układu ruchu.
Reumatyzm u dzieci
Choroby reumatyczne nie są domeną wyłącznie osób starszych – to mit. Mogą dotykać także dzieci i młodzież. Najczęstszą postacią jest Młodzieńcze Idiopatyczne Zapalenie Stawów (MIZS). Objawy u dzieci mogą być mylące: utykanie (szczególnie rano), niechęć do zabawy, obrzęk stawów bez wyraźnego urazu czy gorączka o niejasnej przyczynie. Szybka reakcja rodziców i wizyta u reumatologa dziecięcego są kluczowe, aby zapobiec zaburzeniom wzrostu i trwałej niepełnosprawności młodego człowieka.
Kiedy należy udać się do reumatologa?
Zdecydowanie warto udać się do reumatologa, gdy przez kilka tygodni dokuczają nam objawy, które nie są wynikiem urazów. Szczególnie niepokoić powinien przewlekły ból stawów, nasilający się rano, oraz sztywność trwająca ponad 30 minut. Wczesna interwencja to szansa na remisję i normalne życie.
FAQ – reumatyzm – najczęściej zadawane pytania
Czy reumatyzm to to samo co reumatoidalne zapalenie stawów (RZS)?
Nie. Reumatyzm to bardzo szeroki termin, który opisuje od 200 do 300 różnych chorób zapalnych, podczas gdy reumatoidalne zapalenie stawów (RZS) jest tylko jedną z nich. Reumatyzm obejmuje schorzenia atakujące stawy, kości, mięśnie i tkankę łączną, a wiele z nich ma podłoże autoimmunologiczne.
Jakie są pierwsze objawy problemów reumatycznych?
Najczęstsze objawy stawowe to ból, opuchlizna i sztywność, które rozwijają się stopniowo, zazwyczaj symetrycznie (po obu stronach ciała). Ból jest szczególnie dokuczliwy rano lub po dłuższym bezruchu. Charakterystycznym objawem jest poranna sztywność stawów, która może trwać godzinę lub dłużej i ustępuje dopiero po „rozruszaniu się”.
Czy reumatyzm atakuje tylko stawy?
Nie. Choroby reumatyczne bardzo często dają również objawy ogólnoustrojowe, które mogą pojawić się nawet przed problemami ze stawami. Należą do nich przede wszystkim przewlekłe zmęczenie i osłabienie, stany podgorączkowe, bóle mięśni, utrata apetytu oraz spadek masy ciała. W zaawansowanych stadiach choroba może też atakować płuca, serce czy nerki.
Kto jest najbardziej narażony na choroby reumatyczne?
Ryzyko wzrasta u osób, u których w rodzinie występowały te schorzenia (podatność jest nawet o 60% większa). Inne czynniki zwiększające ryzyko to palenie papierosów, nadwaga i otyłość, mała aktywność fizyczna, przewlekły stres oraz nieodpowiednia dieta. Statystycznie kobiety w wieku 30-50 lat częściej chorują na reumatoidalne zapalenie stawów (RZS) niż mężczyźni.
Czego nie wolno jeść przy reumatyzmie?
Zaleca się unikanie przede wszystkim żywności przetworzonej. Niewskazane są również słodycze, tłuste mięsa, mocna kawa i herbata, soja, ocet, pieprz, musztarda oraz alkohol. Dieta powinna wspierać organizm, dlatego warto sięgać po produkty bogate w kwasy omega-3 (np. ryby morskie, oliwa z oliwek) oraz warzywa i owoce.
Kiedy trzeba iść do lekarza z bólem stawów?
Do lekarza (najlepiej reumatologa) należy udać się, gdy ból stawów, sztywność lub obrzęk utrzymują się przez kilka tygodni i nie są wynikiem urazu. Kluczowe jest, aby wizyta odbyła się w ciągu 2-3 miesięcy od pojawienia się pierwszych symptomów. Szczególnie alarmująca powinna być poranna sztywność trwająca ponad pół godziny oraz objawy ogólne, jak chroniczne zmęczenie czy stany podgorączkowe.
Bibliografia
- Szczeklik A., Gajewski P., Interna Szczeklika, Medycyna Praktyczna, Kraków.
- American College of Rheumatology, Diseases & Conditions, rheumatology.org.




