Łuszczycowe zapalenie stawów objawy – poznaj 7 sygnałów
Łuszczycowe zapalenie stawów rozwija się u co czwartej osoby z łuszczycą, najczęściej między 30. a 50. rokiem życia. Objawy obejmują asymetryczny ból i obrzęk stawów, poranną sztywność, charakterystyczne zmiany paznokciowe oraz tzw. palce kiełbaskowate. W artykule omawiamy 7 kluczowych objawów ŁZS, sygnały pozastawowe oraz kryteria odróżniające tę chorobę od reumatoidalnego zapalenia stawów.
- Łuszczycowe zapalenie stawów: 7 głównych objawów [1]
- Ból i obrzęk stawów (często asymetryczny)
- Poranna sztywność stawów trwająca ponad 30 minut
- Zapalenie przyczepów ścięgnistych (np. ból pięty)
- Zmiany skórne typowe dla łuszczycy
- Zmiany w paznokciach (tzw. objaw naparstka)
- Palce kiełbaskowate (zapalenie całego palca)
- Zapalny ból kręgosłupa i stawów krzyżowo-biodrowych
- Co boli przy łuszczycowym zapaleniu stawów?
- Objawy pozastawowe w przebiegu ŁZS
- Czym się różni reumatoidalne zapalenie stawów od łuszczycowego?
- Jak diagnozuje się łuszczycowe zapalenie stawów?
- Czy łuszczycę stawową można wyleczyć?
- FAQ – łuszczycowe zapalenie stawów objawy – najczęściej zadawne pytania
- Jakie są najczęstsze objawy łuszczycowego zapalenia stawów?
- Czym różni się łuszczycowe zapalenie stawów od reumatoidalnego zapalenia stawów?
- Jak wyglądają zmiany paznokciowe w łuszczycowym zapaleniu stawów?
- Jakie objawy pozastawowe towarzyszą łuszczycowemu zapaleniu stawów?
- Jak przebiega diagnostyka i leczenie łuszczycowego zapalenia stawów?
Łuszczycowe zapalenie stawów: 7 głównych objawów [1]
| Objaw | Charakterystyka | Częstość/Szczegóły |
|---|---|---|
| Ból i obrzęk stawów | Często asymetryczny | Dotyczy stóp, dłoni, kolan, kręgosłupa |
| Poranna sztywność stawów | Trwa ponad 30 minut | Charakterystyczny dla choroby |
| Zapalenie przyczepów ścięgnistych | Ból, np. ścięgna Achillesa | Bardzo charakterystyczny objaw |
| Zmiany skórne | Typowe łuszczycowe plamy | Na łokciach, kolanach, głowie |
| Zmiany paznokciowe | Objaw naparstka, onycholiza | U około 80% chorych |
| Palce kiełbaskowate | Obrzęk całego palca | Dotyczy rąk lub nóg |
| Zapalny ból kręgosłupa | Ból kręgosłupa i krzyża | Występuje w postaci osiowej |
Łuszczycowe zapalenie stawów to przewlekła, autoimmunologiczna choroba zapalna atakująca skórę i stawy. Dotyka 25-33% osób z łuszczycą, najczęściej między 30. a 50. rokiem życia w przypadku ciężkich postaci łuszczycy, odsetek ten może dochodzić nawet do 40% [2]. Prowadzi do niszczenia stawów i obniża jakość życia. Wynika z nieprawidłowej reakcji układu odpornościowego i może przybierać różne formy kliniczne, od łagodnych po rzadką i ciężką postać okaleczającą.
ŁZS należy do grupy chorób, które lekarze nazywają „seronegatywnymi”. W praktyce oznacza to, że standardowe testy krwi na tzw. czynnik reumatoidalny (częsty u osób z RZS) zazwyczaj wychodzą ujemnie. Dlatego w diagnostyce ŁZS ważniejszy od wyników krwi jest często sam obraz objawów: to, co lekarz widzi na skórze i jak reagują stawy.
Choroba ta jest podstępna, bo nie atakuje tylko samych „zawiasów” naszych stawów. Często uderza w miejsca, gdzie mięśnie i ścięgna łączą się z kością (nazywamy to przyczepami ścięgnistymi). To dlatego pacjenci z ŁZS mogą czuć ból nie tylko w kolanie, ale też np. pod piętą czy wzdłuż kręgosłupa. Co ważne, zmiany na skórze i ból stawów zazwyczaj idą ze sobą w parze, choć nie zawsze pojawiają się w tym samym czasie. Osoby dotknięte tą chorobą często poszukują sprawdzonych suplementów na stawy jako uzupełnienia terapii farmakologicznej.
Zrozumienie pełnego spektrum symptomów jest kluczowe dla wczesnego rozpoznania, ponieważ czas odgrywa tu kluczową rolę – im szybciej wdrożymy leczenie, tym większa szansa na uniknięcie trwałych uszkodzeń.
Ból i obrzęk stawów (często asymetryczny)
Ból w ŁZS jest „rozrzucony” i asymetryczny. Możesz mieć spuchnięte lewe kolano i jednocześnie ból w palcach prawej dłoni. Bardzo charakterystyczne jest to, że zapalenie często dotyka końcówek palców (stawów najbliżej paznokci), co rzadko zdarza się w klasycznym reumatyzmie (RZS).
Poranna sztywność stawów trwająca ponad 30 minut
To typowy objaw zapalny. W nocy, gdy się nie ruszamy, w chorym stawie i wokół niego narasta obrzęk. Ruch działa jak pompa – pomaga go „rozgonić”, dlatego po porannej gimnastyce ból paradoksalnie maleje. To kluczowa różnica: w ŁZS ruch pomaga, a w chorobach zwyrodnieniowych (mechanicznych) zazwyczaj nasila ból.
U wielu pacjentów (nawet do 40-50% w przebiegu całej choroby [3]) dochodzi do zajęcia kręgosłupa. Zapalny ból pleców wybudza w nocy i rano, zmuszając do wstania z łóżka i rozruszania ciała.
Zapalenie przyczepów ścięgnistych (np. ból pięty)
To jeden z najbardziej unikalnych objawów ŁZS. Zapalenie nie dotyczy samego środka stawu, ale miejsca, w którym ścięgno lub więzadło „wpina się” w kość. Najczęściej boli pięta (ścięgno Achillesa), co bywa mylnie diagnozowane jako ostroga piętowa [4], choć może też towarzyszyć mu ból stawu skokowego. Zapalenie może objąć też klatkę piersiową – ból przy głębokim wdechu bywa wtedy bardzo silny i niepokojący, mimo że serce jest zdrowe. USG z funkcją Dopplera pozwala lekarzowi zobaczyć ten stan zapalny „na żywo”, zanim jeszcze dojdzie do uszkodzeń kości.
W zaawansowanych stadiach ŁZS przewlekły stan zapalny w przyczepach ścięgnistych może prowadzić do destrukcji stawów i zniekształceń. Wczesne rozpoznanie zapalenia przyczepów jest kluczowe, aby zapobiec trwałej utracie funkcji kończyn i deformacjom układu kostnego.
Podkreślę również, że ból ten często nie ustępuje po zwykłych maściach przeciwbólowych, co powinno być sygnałem do pogłębienia diagnostyki w kierunku zapalnym.
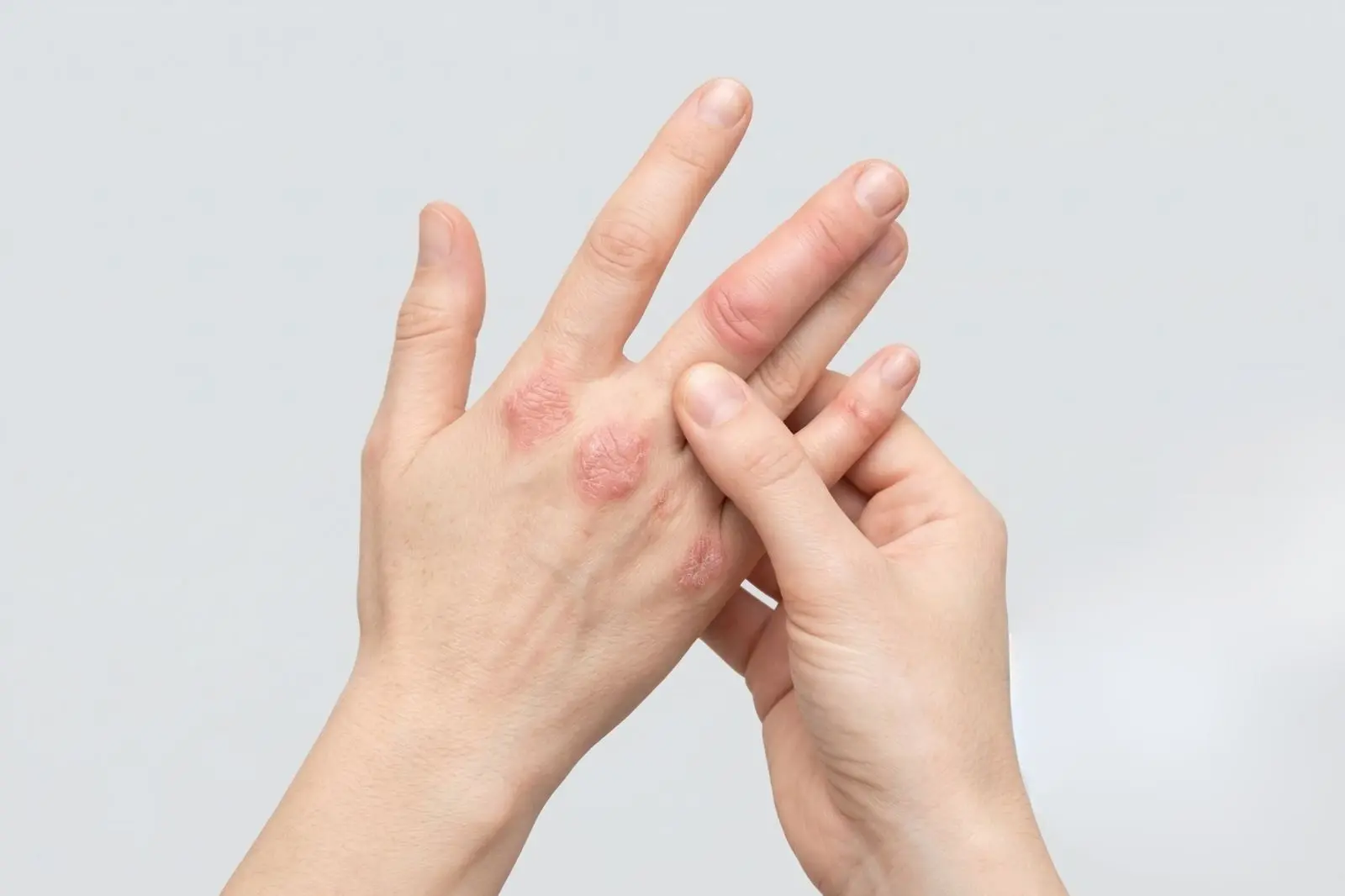
Zmiany skórne typowe dla łuszczycy
Zmiany skórne są jednym z najbardziej charakterystycznych objawów, które u większości pacjentów pojawiają się przed zapaleniem stawów. Typowe wykwity to czerwone, uniesione grudki pokryte srebrzystą łuską, najczęściej występujące na łokciach, kolanach, owłosionej skórze głowy, w okolicy pępka i na pośladkach.

Chociaż zmiany skórne ułatwiają diagnozę, u około 10-15% chorych to ból stawów pojawia się jako pierwszy. Podobne wykwity skórne mogą też pojawiać się w przypadku atopowego zapalenia skóry, dlatego trafne różnicowanie jest kluczowe. Co niezwykle ważne: rozległość zmian na skórze nie odzwierciedla ciężkości zapalenia stawów [5]. Możesz mieć tylko jedną małą plamkę na skórze głowy, a jednocześnie agresywny proces zapalny niszczący stawy.
Warto monitorować stan paznokci, ponieważ ich zajęcie jest silnym sygnałem ostrzegawczym, że proces zapalny może wkrótce objąć (lub już obejmuje) układ ruchu. Wczesna reakcja pozwala na wdrożenie leczenia ogólnego, które chroni stawy przed nieodwracalną deformacją.
Zmiany w paznokciach (tzw. objaw naparstka)
Dotyczą one nawet 80% chorych na ŁZS [6]. Najbardziej znane jest naparstkowanie – drobne wgłębienia w płytce, jakby ktoś pokłuł ją igłą. Inne sygnały ostrzegawcze to:
- Plamy olejowe: żółtawo-brązowe przebarwienia pod płytką.
- Onycholiza: odklejanie się paznokcia od opuszka.
- Hiperkeratoza: gromadzenie się twardych mas pod paznokciem.
Te zmiany to nie tylko defekt kosmetyczny. Ponieważ macierz paznokcia leży bardzo blisko przyczepów ścięgnistych, ich uszkodzenie jest często sygnałem, że stan zapalny niszczy już okoliczne stawy. Do oceny stopnia tych zmian lekarze używają skali NAPSI, która pozwala precyzyjnie monitorować postępy leczenia.
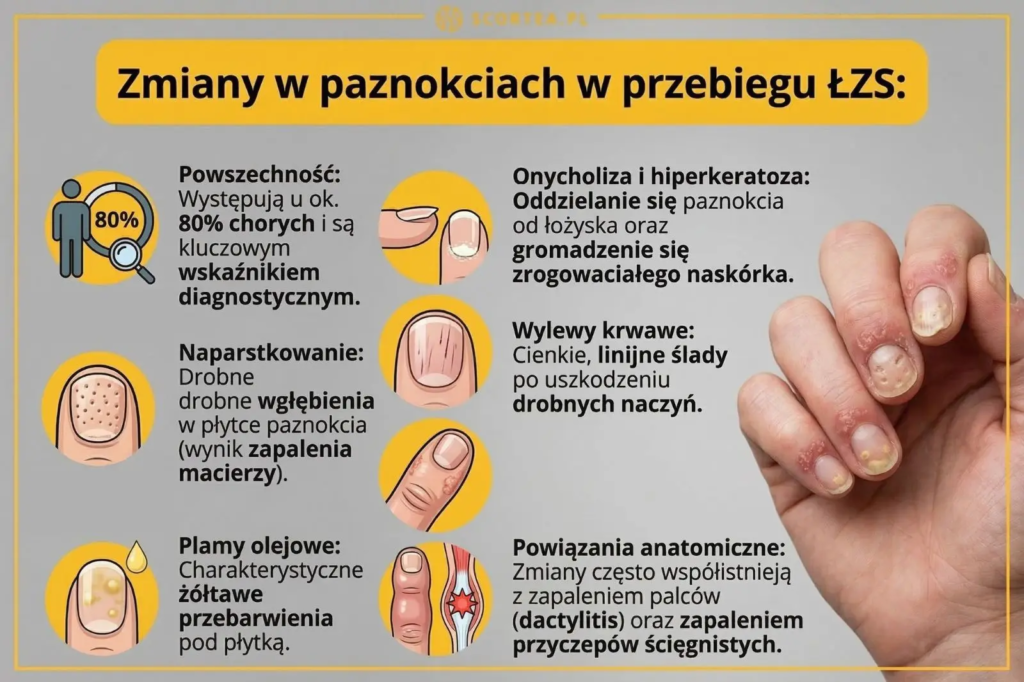
Te zmiany często występują razem z enthesopatią w okolicy paliczków dystalnych oraz dactylitis, co jest związane z bliskością przyczepów ścięgnistych i macierzy paznokcia. Lekarze stosują skalę NAPSI do oceny zaawansowania tych procesów, co pozwala monitorować skuteczność leczenia.
Palce kiełbaskowate (zapalenie całego palca)
W przeciwieństwie do innych chorób, gdzie puchnie tylko konkretny staw, w ŁZS zapalenie obejmuje wszystkie tkanki palca jednocześnie – stąd charakterystyczny wygląd „kiełbaski”. Jest to silny wskaźnik sugerujący bardziej agresywny przebieg choroby, wymagający szybkiego wdrożenia skutecznego leczenia, by uniknąć tzw. palców teleskopowych (skrócenia paliczków wskutek niszczenia kości).
Dactylitis występuje, gdy jednocześnie pojawia się zapalenie stawów i pochewek ścięgien zginaczy. Często towarzyszy temu enthesopatia, prowadząc do tkliwości, zaczerwienienia i ograniczonej ruchomości palca. Ponieważ proces zapalny obejmuje całą długość palca, diagnoza jest stosunkowo łatwa.
W rzadkich przypadkach, gdy choroba przybiera postać okaleczającą, dactylitis może prowadzić do trwałego zniszczenia kości. Osteoliza powoduje skrócenie paliczków, co objawia się jako palce teleskopowe — a przewlekły stan zapalny sprzyja też zrzeszotnieniu kości i utracie ich gęstości. Takie zaawansowane zmiany są związane z intensywnym procesem zapalnym i często występują wraz z ciężkim przebiegiem choroby, obejmującym również zajęcie osiowe.
Obecność palców kiełbaskowatych to ważny wskaźnik prognostyczny, sugerujący bardziej agresywny przebieg choroby. Pacjenci z tym objawem częściej doświadczają poważnych uszkodzeń stawów widocznych w badaniach radiologicznych. Skuteczne leczenie wymaga intensywnej terapii farmakologicznej, ponieważ przewlekły stan zapalny w palcu znacząco obniża sprawność rąk i jakość życia.
Zapalny ból kręgosłupa i stawów krzyżowo-biodrowych
Zapalny ból kręgosłupa i stawów krzyżowo-biodrowych to główne sygnały, że choroba zajęła tzw. szkielet osiowy. Ból ten jest specyficzny: nasila się w spoczynku, budzi Cię nad ranem (często ok. 3-4 rano), ale zmniejsza się po gimnastyce. Pacjenci często opisują go jako głęboki ból w pośladkach lub dolnym odcinku pleców. Jeśli ból pleców trwa ponad 3 miesiące i ustępuje po ruchu, a nie po odpoczynku, nie jest to zwykłe przeciążenie – to sygnał alarmowy układu odpornościowego.
Proces zapalny koncentruje się na kręgach i połączeniach kręgosłupa z miednicą, prowadząc do ograniczenia ruchomości i porannej sztywności trwającej zazwyczaj ponad 30 minut.
Długotrwały stan zapalny w obrębie szkieletu osiowego może prowadzić do nieodwracalnych zmian strukturalnych. W zaawansowanych stadiach dochodzi do znacznego usztywnienia kręgosłupa, co w skrajnych przypadkach może powodować powikłania neurologiczne. Monitorowanie tych objawów jest kluczowe, aby wdrożyć leczenie spowalniające postęp zmian w stawach krzyżowo-biodrowych.
Co boli przy łuszczycowym zapaleniu stawów?
Ból w ŁZS nie jest stały – ma charakter zapalny (tzw. ból „spoczynkowy”). Najczęstsze punkty na mapie bólu to:
- Stawy obwodowe: Niesymetrycznie spuchnięte dłonie, stopy lub kolana.
- Przyczepy: Silny ból pięt i klatki piersiowej.
- Całe palce: Wspomniane dactylitis, czyli bolesne „kiełbaski”.
- Kręgosłup: Sztywność poranna i ból w nocy.
Bez leczenia stan zapalny prowadzi do niszczenia kości. W skrajnych przypadkach palce mogą ulec skróceniu i zniekształceniu (tzw. palce teleskopowe), co drastycznie obniża sprawność rąk.
Objawy pozastawowe w przebiegu ŁZS
Łuszczycowe zapalenie stawów to choroba wpływająca na cały organizm. Proces zapalny obejmuje nie tylko stawy, ale i inne tkanki oraz narządy. Układ odpornościowy atakuje różne części ciała, co powoduje objawy wykraczające poza ból stawów i wpływa na ogólny stan zdrowia.
Choroba może dotknąć oczy, powodując zapalenie spojówek u około jednej trzeciej pacjentów. Poważniejszym powikłaniem jest zapalenie błony naczyniowej oka, które wymaga szybkiej interwencji okulistycznej. Wiele osób z ŁZS doświadcza również charakterystycznych zmian w paznokciach i skórze.
Pozastawowe objawy ŁZS

- Zmiany paznokciowe (objaw naparstka) u około 80% chorych
- Zapalenie błony naczyniowej oka u około 1/3 osób
- Przyspieszony rozwój miażdżycy z powodu przewlekłego stanu zapalnego
- Łuszczycowe plamy na skórze w typowych lokalizacjach (łokcie, kolana, głowa)
ŁZS jest związane z zaburzeniami metabolicznymi i innymi schorzeniami, które zwiększają ryzyko problemów sercowo-naczyniowych. Pacjenci często zmagają się z otyłością, cukrzycą i dną moczanową, co wynika z przewlekłego stanu zapalnego. Choroba może także wpływać na układ pokarmowy, prowadząc do nieswoistych zapaleń jelit lub stłuszczenia wątroby, co wymaga kompleksowego podejścia terapeutycznego.
Zapalenie błony naczyniowej oka
Zapalenie błony naczyniowej oka, czyli uveitis, to poważny objaw pozastawowy, który dotyka od 7 do 25% osób z ŁZS. Objawia się nagłym bólem oka, zaczerwienieniem, światłowstrętem i zaburzeniami widzenia. Niezdiagnozowane na czas, może prowadzić do nieodwracalnej ślepoty. Mężczyźni i osoby z zajęciem osiowym kręgosłupa są bardziej narażeni na to powikłanie. Obecność antygenu HLA-B27 dodatkowo zwiększa ryzyko zapalenia oka. Uveitis rzadko występuje samodzielnie; często towarzyszy mu enthesopatia lub dactylitis.
Przy łuszczycowym zapaleniu stawów objawy oczne wymagają natychmiastowej wizyty u okulisty, aby rozpocząć właściwe leczenie. Szybka interwencja jest kluczowa, by zapobiec trwałym uszkodzeniom oka. Monitorowanie stanu wzroku jest szczególnie ważne w agresywnych formach choroby, które atakują szkielet osiowy.
Przewlekłe zmęczenie i stan podgorączkowy
Przewlekłe zmęczenie, osłabienie i stan podgorączkowy z temperaturą między 37 a 38°C to częste objawy ŁZS. Nasilają się one podczas zaostrzeń choroby, co utrudnia codzienne życie. Często towarzyszy im uczucie ogólnego rozbicia i utrata apetytu, co dodatkowo osłabia organizm.
Zmęczenie może być spowodowane intensywną aktywnością zapalną lub rozwijającą się niedokrwistością. Te objawy, podobnie jak depresja, są istotnymi pozastawowymi manifestacjami choroby. Łuszczyca stawowa wpływa na wiele układów organizmu, nie ograniczając się tylko do układu ruchu.
Czym się różni reumatoidalne zapalenie stawów od łuszczycowego?
Główna różnica między łuszczycowym zapaleniem stawów a reumatoidalnym zapaleniem stawów polega na obecności specyficznych przeciwciał we krwi oraz symetrii zmian. W reumatoidalnym zapaleniu stawów często pojawia się czynnik reumatoidalny (RF), podczas gdy w łuszczycowym zapaleniu stawów wskaźnik ten nie występuje u większości pacjentów. Dodatkowo w reumatoidalnym zapaleniu stawów obrzęki i ból zwykle występują symetrycznie po obu stronach ciała, natomiast w łuszczycowym zapaleniu stawów zmiany stawowe są najczęściej asymetryczne.
Łuszczycowe zapalenie stawów charakteryzuje się objawami rzadko spotykanymi w reumatoidalnym zapaleniu stawów, jak dactylitis i enthesopatia. Często obejmuje również zajęcie osiowe, czyli zapalenie kręgosłupa i stawów krzyżowo-biodrowych, co praktycznie nie występuje w reumatoidalnym zapaleniu stawów. W przypadku łuszczycowego zapalenia stawów zmiany skórne o charakterze łuszczycowym zazwyczaj poprzedzają dolegliwości bólowe ze strony układu ruchu.
Różnice między RZS a ŁZS
Łuszczycowe Zapalenie Stawów (ŁZS) vs Reumatoidalne Zapalenie Stawów (RZS)
- Czynnik reumatoidalny (RF) nie występuje vs Czynnik reumatoidalny (RF) występuje
- Często asymetryczne zapalenie stawów vs Zazwyczaj symetryczne zapalenie stawów
- Zajęcie stawów dystalnych międzypaliczkowych (5-10%) vs Rzadziej zajmuje stawy dystalne
- Występowanie zmian skórnych i paznokciowych vs Brak zmian skórnych i paznokciowych
Diagnostyka obu chorób opiera się na różnych standardach medycznych. Podejrzenie reumatoidalnego zapalenia stawów wiąże się z użyciem kryteriów ACR, które kładą nacisk na liczbę zajętych stawów i wyniki badań laboratoryjnych. Natomiast rozpoznanie łuszczycowego zapalenia stawów ułatwiają kryteria CASPAR, które uwzględniają m.in. obecną lub przebytą łuszczycę, charakterystyczne zmiany w paznokciach oraz ujemny wynik testu na czynnik reumatoidalny (RF).
Jak diagnozuje się łuszczycowe zapalenie stawów?
Reumatolog prowadzi proces diagnostyczny, opierając się na wywiadzie medycznym, badaniu fizykalnym i wynikach badań dodatkowych. Kluczowe są kryteria klasyfikacyjne CASPAR, które biorą pod uwagę łuszczycę u pacjenta lub w rodzinie, zmiany w paznokciach, obecność dactylitis oraz radiologiczne cechy nowotworzenia kostnego.
W diagnostyce laboratoryjnej ważne jest wykluczenie innych chorób układowych. Badania potwierdzają brak czynnika reumatoidalnego (RF) i przeciwciał anty-CCP w surowicy. Badania krwi często pokazują podwyższone OB i CRP. Jeśli zajęty jest kręgosłup i stawy krzyżowo-biodrowe, sprawdza się obecność antygenu HLA B27.
Badania obrazowe, takie jak RTG, MRI i USG, są niezbędne do oceny zaawansowania zmian w układzie ruchu. Pomagają wykryć nadżerki, asymetryczne zwężenie szczelin stawowych oraz zapalenie przyczepów ścięgnistych, a także wczesne zmiany zapalne w tkankach miękkich i strukturach stawowych.
| Metoda | Szczegóły | Cel |
|---|---|---|
| Badania laboratoryjne | OB, CRP (często podwyższone) | Ocena stanu zapalnego |
| Badania laboratoryjne | Antygen HLA B27 | Wykrywanie predyspozycji genetycznych |
| Badania obrazowe | RTG | Ocena zmian stawowych |
| Badania obrazowe | USG | Podejrzenie zapalenia przyczepów ścięgnistych |
| Badania obrazowe | Rezonans magnetyczny | W zaawansowanych postaciach ŁZS |
| Konsultacja specjalistyczna | Reumatolog, ortopeda lub internista | Kompleksowa ocena i postawienie diagnozy |
Czy łuszczycę stawową można wyleczyć?
Łuszczycowe zapalenie stawów jest chorobą przewlekłą, z którą trzeba żyć przez całe życie. Na szczęście współczesna medycyna pozwala skutecznie zarządzać jej przebiegiem. Głównym celem leczenia jest osiągnięcie pełnej remisji. Dzięki odpowiedniej terapii można zahamować niszczenie stawów i znacząco poprawić komfort życia.
Metotreksat jest zazwyczaj pierwszym wyborem w leczeniu systemowym, ponieważ zmniejsza stan zapalny. Gdy standardowe metody nie przynoszą efektów lub choroba jest cięższa, reumatolodzy sięgają po nowoczesne leki biologiczne, takie jak inhibitory TNF-α, np. adalimumab czy infliksimab. Badania kliniczne potwierdzają ich wysoką skuteczność w redukcji objawów stawowych, skórnych oraz w łagodzeniu enthesopatii.
Zajęcie osiowe wymaga szczególnego podejścia, ponieważ tradycyjne leki modyfikujące przebieg choroby często są nieskuteczne. W takich przypadkach, po zastosowaniu niesteroidowych leków przeciwzapalnych, zaleca się szybkie wprowadzenie terapii biologicznej. Takie działanie pozwala chronić kręgosłup przed usztywnieniem i nieodwracalnymi zmianami strukturalnymi, charakterystycznymi dla tej formy choroby.
Okiem farmaceuty: Jak wspomóc leczenie ŁZS w codziennym życiu?
Łuszczycowe zapalenie stawów to choroba całego organizmu, dlatego leczenie farmakologiczne warto wesprzeć odpowiednią suplementacją i uważnością na sygnały wysyłane przez ciało.
- Kwasy Omega-3 (EPA i DHA): To Twoi najwięksi sprzymierzeńcy w walce ze stanem zapalnym. Wysokie dawki kwasów Omega-3 mogą hamować produkcję cytokin prozapalnych. Jako farmaceuta przypominam: szukaj preparatów o statusie leku lub wysokiej jakości suplementów z certyfikatem (np. IFOS), aby mieć pewność co do zawartości czystego oleju rybiego bez metali ciężkich.
- Witamina D3: Pacjenci z łuszczycą często mają jej niedobory. Witamina D moduluje układ odpornościowy, co jest kluczowe w chorobach autoimmunologicznych. Przed suplementacją warto zbadać poziom $25(OH)D$ we krwi, aby dobrać odpowiednią dawkę jednostkową (IU).
- Uważność na interakcje: Jeśli przyjmujesz Metotreksat, pamiętaj o suplementacji kwasem foliowym (zgodnie z zaleceniem lekarza – zazwyczaj 24-48h po dawce leku), aby zminimalizować działania niepożądane. Unikaj też nadużywania ogólnodostępnych leków przeciwbólowych (NLPZ) bez konsultacji – mogą one obciążać nerki i żołądek, a w ŁZS stosuje się je tylko pomocniczo.
- Pielęgnacja skóry i paznokci: Nie zapominaj o emolientach i preparatach z mocznikiem lub kwasem salicylowym. Utrzymanie bariery naskórkowej w dobrym stanie zmniejsza ryzyko wtórnych infekcji, które mogą zaostrzać objawy stawowe.
FAQ – łuszczycowe zapalenie stawów objawy – najczęściej zadawne pytania
Jakie są najczęstsze objawy łuszczycowego zapalenia stawów?
Siedem głównych objawów łuszczycowego zapalenia stawów to: asymetryczny ból i obrzęk stawów, poranna sztywność trwająca ponad 30 minut, enthesopatia (zapalenie przyczepów ścięgnistych), zmiany skórne łuszczycowe, zmiany paznokciowe, dactylitis (palce kiełbaskowate) oraz zapalny ból kręgosłupa i stawów krzyżowo-biodrowych. U 10-15% chorych zmiany skórne pojawiają się dopiero po wystąpieniu bólu stawów, co może utrudniać wczesne rozpoznanie.
Czym różni się łuszczycowe zapalenie stawów od reumatoidalnego zapalenia stawów?
Łuszczycowe zapalenie stawów, w przeciwieństwie do reumatoidalnego, charakteryzuje się asymetrycznym zajęciem stawów, brakiem czynnika reumatoidalnego (RF) we krwi oraz zajęciem stawów dystalnych (u 5-10% pacjentów). W diagnostyce różnicowej pomaga również obecność zmian skórnych i paznokciowych typowych dla łuszczycowego zapalenia stawów — stosuje się kryteria CASPAR zamiast kryteriów ACR.
Jak wyglądają zmiany paznokciowe w łuszczycowym zapaleniu stawów?
Zmiany paznokciowe w łuszczycowym zapaleniu stawów występują aż u 80% chorych i obejmują: naparstkowanie, plamy olejowe, onycholizę, hiperkeratozę podpaznokciową oraz liniowe wylewy. Do oceny nasilenia tych zmian wykorzystuje się skalę NAPSI, a ich obecność stanowi istotną wskazówkę diagnostyczną odróżniającą tę chorobę od innych artropatii.
Jakie objawy pozastawowe towarzyszą łuszczycowemu zapaleniu stawów?
Najczęstsze objawy pozastawowe łuszczycowego zapalenia stawów to zapalenie błony naczyniowej oka (uveitis, u 7-25% pacjentów, zwłaszcza z antygenem HLA-B27), zapalenie spojówek (u około 1/3 chorych), przewlekłe zmęczenie oraz stan podgorączkowy 37-38 stopni Celsjusza. Choroba wiąże się także z zaburzeniami metabolicznymi, w tym otyłością, cukrzycą, dną moczanową, nieswoistymi zapaleniami jelit i stłuszczeniem wątroby.
Jak przebiega diagnostyka i leczenie łuszczycowego zapalenia stawów?
Diagnostyka łuszczycowego zapalenia stawów opiera się na badaniach laboratoryjnych (OB, CRP, HLA-B27), obrazowych (RTG, USG, MRI) oraz konsultacji reumatologicznej. W leczeniu stosuje się metotreksat jako lek pierwszego rzutu, a w przypadkach opornych lub przy zajęciu osiowym — leki biologiczne, w tym inhibitory TNF-alfa (adalimumab, infliksimab).
Bibliografia:
[1] Taylor W, Gladman D, Helliwell P, Marchesoni A, Mease P, Mielants H; CASPAR Study Group. Classification criteria for psoriatic arthritis: development of new criteria from a large international study. Arthritis Rheum. 2006 Aug;54(8):2665-73. doi: 10.1002/art.21972. PMID: 16871531. https://pubmed.ncbi.nlm.nih.gov/16871531/
[2] Alinaghi F, Calov M, Kristensen LE, Gladman DD, Coates LC, Jullien D, Gottlieb AB, Gisondi P, Wu JJ, Thyssen JP, Egeberg A. Prevalence of psoriatic arthritis in patients with psoriasis: A systematic review and meta-analysis of observational and clinical studies. J Am Acad Dermatol. 2019 Jan;80(1):251-265.e19. doi: 10.1016/j.jaad.2018.06.027. Epub 2018 Jun 19. PMID: 29928910. https://pubmed.ncbi.nlm.nih.gov/29928910/
[3] Poddubnyy D. Managing Psoriatic Arthritis Patients Presenting with Axial Symptoms. Drugs. 2023 Apr;83(6):497-505. doi: 10.1007/s40265-023-01857-w. Epub 2023 Mar 28. PMID: 36976477; PMCID: PMC10126028. https://pubmed.ncbi.nlm.nih.gov/36976477/
[4] Kehl AS, Corr M, Weisman MH. Review: Enthesitis: New Insights Into Pathogenesis, Diagnostic Modalities, and Treatment. Arthritis Rheumatol. 2016 Feb;68(2):312-22. doi: 10.1002/art.39458. PMID: 26473401; PMCID: PMC5195265. https://pmc.ncbi.nlm.nih.gov/articles/PMC5195265/
[5] Gladman DD. Psoriatic arthritis. Dermatol Ther. 2009 Jan-Feb;22(1):40-55. doi: 10.1111/j.1529-8019.2008.01215.x. PMID: 19222516. https://pubmed.ncbi.nlm.nih.gov/19222516/
[6] A. L. Tan, M. Benjamin, H. Toumi, A. J. Grainger, S. F. Tanner, P. Emery, D. McGonagle, The relationship between the extensor tendon enthesis and the nail in distal interphalangeal joint disease in psoriatic arthritis—a high-resolution MRI and histological study, Rheumatology, Volume 46, Issue 2, February 2007, Pages 253–256, https://doi.org/10.1093/rheumatology/kel214




