Ból stawów a menopauza: co brać i jak odróżnić od RZS?
Ból stawów w menopauzie dotyka nawet 77% kobiet – i choć bywa mylony z reumatoidalnym zapaleniem stawów, jego główną przyczyną jest niedobór estrogenów. Gdy poziom tych hormonów spada między 45. a 55. rokiem życia, organizm produkuje mniej kwasu hialuronowego i kolagenu, co prowadzi do sztywności, tarcia i stanów zapalnych w stawach. Dowiedz się, dlaczego układ ruchu reaguje na zmiany hormonalne, jak odróżnić ból menopauzalny od RZS i jakie terapie – od HTZ, przez fitoestrogeny, po suplementację kolagenu i wapnia – skutecznie przywracają sprawność i komfort życia.

Dlaczego stawy bolą w menopauzie: rola estrogenów
Ból stawów i menopauza są ściśle powiązane z ochronną rolą hormonów płciowych. Estrogeny wpływają na receptory estrogenowe w chondrocytach chrząstki, co pomaga utrzymać zdrowie układu ruchu u kobiet. Między 45. a 55. rokiem życia poziom estrogenów spada, co może prowadzić do obrzęków i bólu stawów.
Zmniejszenie poziomu hormonów osłabia metabolizm tkanek miękkich, co ogranicza produkcję kolagenu i kwasu hialuronowego. To przyspiesza zmiany zwyrodnieniowe w stawach i zwiększa wrażliwość na ból. W efekcie około 40% kobiet na początku menopauzy odczuwa bóle stawów i sztywność chrząstki, a wiele z nich sięga po suplementy na stawy, by złagodzić te dolegliwości.

Menopauza jest kluczowym momentem dla zdrowia stawów, a ból dotyka wtedy nawet 77% kobiet. Badania pokazują, że hormonalna terapia zastępcza może znacznie złagodzić te objawy. Stabilizacja poziomu hormonów spowalnia procesy degradacyjne, poprawiając komfort życia i mobilność w tym okresie.
| Obszar | Skutek niedoboru | Efekt odczuwalny |
|---|---|---|
| Płyn stawowy | Zmniejszona produkcja mazi | Tarcie, ból i sztywność (zwłaszcza rano) |
| Kolagen | Zmiana struktury i spadek produkcji | Osłabienie więzadeł, ścięgien i elastyczności |
| Stan zapalny | Utrata naturalnej ochrony receptorów | Zwiększona wrażliwość na ból i stany zapalne |
| Gospodarka mineralna | Obniżenie poziomu magnezu | Skurcze, drętwienie i mrowienie kończyn |
Deficyt płynu maziowego
Zmniejszenie poziomu kwasu hialuronowego, który jest podstawowym składnikiem mazi stawowej, często powoduje dolegliwości stawowe. Z wiekiem i zmianami hormonalnymi jego produkcja maleje, co osłabia naturalną ochronę stawów. Brak odpowiedniego smarowania sprawia, że każda aktywność fizyczna może nasilać ból stawów i przyspieszać ich degenerację.
Nowoczesna medycyna oferuje iniekcje kwasu hialuronowego lub osocza bogatopłytkowego, które wstrzykuje się bezpośrednio do stawu. Zabiegi te poprawiają smarowanie i amortyzację, zastępując brakujący płyn maziowy. Dzięki temu powierzchnie stawowe mogą ponownie ślizgać się bez oporu, co zmniejsza stan zapalny i przywraca komfort w codziennym funkcjonowaniu.
Utrata elastyczności więzadeł
Osłabione więzadła nie są już w stanie utrzymywać stabilności, co wpływa na ból stawów podczas codziennych czynności. Dodatkowo utrata masy mięśniowej, zwana sarkopenią, pogarsza sytuację. Gdy mięśnie nie mogą przejmować obciążeń, cały ciężar spada na pasywny układ ruchu, zmuszając organizm do nienaturalnej pracy.
Osłabione więzadła i ścięgna wpływają też na kondycję kręgosłupa, przyspieszając zużycie krążków międzykręgowych. Brak odpowiedniej amortyzacji i stabilizacji naraża te elementy na szybszą degenerację, co powoduje dodatkowy dyskomfort podczas ruchu. Te zmiany tworzą błędne koło: osłabiona struktura białkowa prowadzi do przeciążeń, które nasilają niszczenie tkanki łącznej.
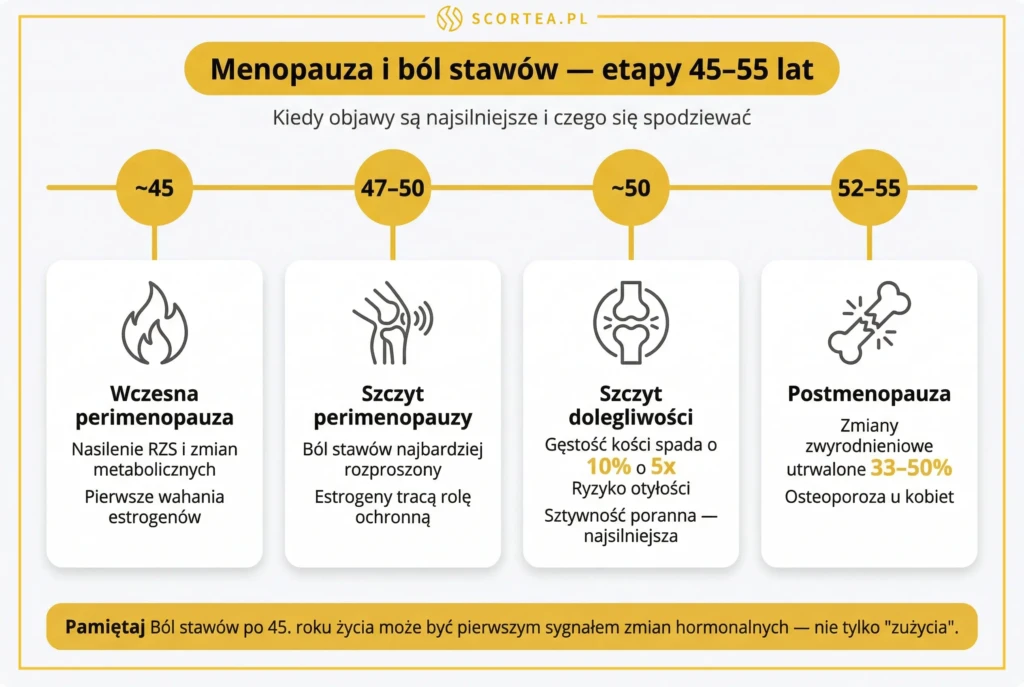
W jakim okresie menopauzy stawy bolą najbardziej?
Około 50. roku życia ból stawów często się nasila z powodu szybkiego spadku hormonów. Może być rozproszony i umiarkowany, stopniowo narastając w miarę postępu menopauzy. W tym czasie estrogeny tracą swoją ochronną rolę, co sprawia, że układ ruchu staje się bardziej podatny na przeciążenia i drobne urazy.
Szczególnie warto zwrócić uwagę na kobiety, które doświadczają wczesnej menopauzy około 45. roku życia. U nich częściej nasilają się objawy reumatoidalnego zapalenia stawów. Zmiany hormonalne mogą też prowadzić do problemów metabolicznych, zwiększając ryzyko otyłości. To z kolei wywiera większy nacisk na stawy nośne, potęgując dyskomfort.
Podczas menopauzy ból najczęściej pojawia się w dłoniach, kręgosłupie, barkach i kolanach. Wynika to z deficytów biochemicznych i zmian w strukturze tkanki łącznej.
Pytanie: W jakim okresie menopauzy stawy bolą najbardziej?
Dolegliwości nasilają się najbardziej w okresie okołomenopauzalnym, gdy gęstość kości maleje o 10% w ciągu zaledwie 5 lat. Sztywność i ból są najsilniejsze rano, a ryzyko otyłości obciążającej stawy wzrasta w tym czasie 5-krotnie.
Poranna sztywność palców
Obniżenie poziomu estrogenów wpływa na receptory estrogenowe, które oddziałują na chondrocyty w chrząstce. Gdy brakuje odpowiedniej stymulacji tych receptorów, stan chrząstki się pogarsza, a jej elastyczność maleje. W efekcie ból stawów jest najbardziej dokuczliwy po nocnym odpoczynku, gdy brak ruchu powoduje zagęszczanie się płynu wewnątrzstawowego.
Podczas diagnostyki ważne jest odróżnienie tych objawów od reumatoidalnego zapalenia stawów. W przypadku RZS, oprócz ograniczenia ruchomości, występuje obrzęk, ocieplenie i zaczerwienienie tkanek, co zazwyczaj nie pojawia się przy typowej sztywności menopauzalnej. Prawidłowe rozpoznanie umożliwia zastosowanie odpowiednich środków, które przywrócą sprawność manualną i złagodzą poranny dyskomfort.
Ból stawów biodrowych
Mechanizm powstawania bólu stawów wiąże się z mniejszą produkcją płynu maziowego, który pełni rolę amortyzatora. Gdy jego ilość maleje, kości zaczynają się ocierać, co prowadzi do stanu zapalnego. W badaniach obserwuje się wzrost markerów takich jak CRP i OB, wskazujących na zapalenie.

Fitoestrogeny, czyli naturalne związki roślinne, mogą pomóc łagodzić te problemy, naśladując działanie żeńskich hormonów płciowych. Szczególnie izoflawony sojowe, przyjmowane w dawkach od 40 do 80 mg dziennie, wspierają metabolizm tkanki kostnej i mogą hamować procesy niszczące struktury w stawach.
Regularna aktywność fizyczna o niskiej intensywności, jak spacery czy joga, poprawia krążenie w torebce stawowej, nie obciążając bioder. Pomaga to utrzymać elastyczność i ruchomość struktur wokół stawów, co jest ważne w zapobieganiu zmianom zwyrodnieniowym.
Przeciążenie kolan
Stawy kolanowe są szczególnie narażone na przeciążenia, zwłaszcza w okresie przekwitania. Może to prowadzić do ich osłabienia, ponieważ regeneracja chondrocytów jest utrudniona, a tkanka nie nadąża z naprawą mikrourazów powstających podczas ruchu. Ból staje się bardziej dotkliwy nawet przy niewielkim wysiłku z powodu zwiększonej wrażliwości układu nerwowego.
Trening siłowy jest kluczowy w prewencji, ponieważ wzmacnia mięśnie czworogłowe, co bezpośrednio odciąża stawy kolanowe. Silne mięśnie stabilizują kolano, chroniąc je przed dalszym uszkodzeniem i przewlekłym stanem zapalnym. Iniekcje kwasu hialuronowego bezpośrednio do torebki stawowej uzupełniają lokalne niedobory mazi, poprawiając amortyzację i płynność ruchu.
W diagnostyce warto uwzględnić badanie gęstości mineralnej kości, ponieważ kolana są narażone na zmiany zwiastujące osteopenię. Kompleksowe podejście, łączące dbałość o kondycję mięśni z suplementacją brakujących składników, pozwala zachować sprawność kolan mimo zmian hormonalnych.
Ból menopauzalny a inne choroby układu ruchu
Okres przekwitania wpływa na układ ruchu, nie ograniczając się tylko do bólu stawów. Badania wskazują, że niedobór estrogenów zakłóca wiele procesów metabolicznych w organizmie kobiety, co wpływa na stabilność kości i wydolność mięśni. Zmiany te mogą współistnieć z innymi schorzeniami, które maskują lub potęgują objawy menopauzy.
Jednym z głównych zagrożeń jest osteoporoza, charakteryzująca się spadkiem gęstości kości. Dotyczy co trzeciej kobiety po menopauzie i zwiększa ryzyko urazów. Zaburzenia hormonalne wpływają także na gospodarkę magnezem, co powoduje bolesne skurcze i mrowienie kończyn, często mylone z problemami neurologicznymi.
Właściwe leczenie jest kluczowe, aby zahamować procesy degradacyjne. Kobiety stosujące HTZ rzadziej cierpią na chorobę zwyrodnieniową stawów i doświadczają złamań szyjki kości udowej. Uzupełnienie niedoborów hormonalnych pomaga zmniejszyć ból stawów i chroni układ kostny.
| Cecha | Ból menopauzalny | Osteoporoza |
|---|---|---|
| Objawy | Ból i sztywność stawów | Przebieg bezobjawowy do złamania |
| Przyczyna | Spadek mazi i kolagenu | Ubytek masy kostnej |
| Diagnostyka | Wywiad lekarski | T-score poniżej -2,5 |
| Ryzyko | Dotyczy większości kobiet | Dotyczy 33–50% kobiet po 50. roku życia |
Różnicowanie z RZS
Dolegliwości stawowe związane z menopauzą mogą przypominać reumatoidalne zapalenie stawów, co często niepokoi kobiety. Różnią się jednak charakterem. W przypadku wahań hormonalnych ból stawów jest zazwyczaj asymetryczny, co oznacza, że nie pojawia się jednocześnie po obu stronach ciała w tych samych miejscach. To odróżnia go od procesów autoimmunologicznych.
Badania krwi są kluczowe w diagnostyce różnicowej. Ból związany z menopauzą nie wiąże się z obecnością swoistych przeciwciał, takich jak czynnik reumatoidalny czy przeciwciała anty-CCP, które wskazują na stan zapalny w RZS. Brak tych wskaźników, przy jednoczesnym występowaniu objawów, sugeruje, że przyczyną jest raczej spadek poziomu estrogenów.
Aby wykluczyć zmiany reumatoidalne, lekarze zalecają USG stawów. W przypadku dolegliwości menopauzalnych badanie to nie wykazuje charakterystycznych erozji kostnych ani nasilonego zapalenia błony maziowej. Obraz jest czysty, co potwierdza, że struktura kostna nie ulega destrukcji typowej dla przewlekłych chorób układowych.
Próba terapeutyczna z fitoestrogenami jest ważnym narzędziem diagnostycznym. Jeśli ból stawów ma podłoże hormonalne, pacjentka odczuwa wyraźną poprawę w ciągu 3 do 6 miesięcy od rozpoczęcia kuracji. Taka reakcja na związki roślinne, które naśladują działanie hormonów, potwierdza związek dolegliwości z okresem przekwitania.
Bezobjawowy rozwój osteoporozy
Osteoporoza często rozwija się bez wyraźnych objawów. Wiele kobiet dowiaduje się o niej dopiero po pierwszym złamaniu spowodowanym niewielkim urazem. Ta postępująca demineralizacja, określana jako zrzeszotnienie kości, dotyka 50% kobiet po 50. roku życia, a gęstość ich kości zmniejsza się średnio o 1–3% rocznie. Wczesne objawy mogą obejmować bóle kręgosłupa, zmiany postawy, powstawanie tzw. wdowiego garbu oraz zmniejszenie wzrostu. Spadek poziomu estrogenów przyspiesza niszczenie tkanki kostnej, co powoduje, że kości stają się kruche.
Proces niszczenia kości przewyższa ich odbudowę, a osłabienie regeneracji chrząstki nasila ból stawów. Monitorowanie zmian w strukturze kości jest kluczowe, ponieważ bezobjawowy przebieg osteoporozy utrudnia wczesną diagnozę bez specjalistycznych badań.
Badanie densytometryczne
Osteopenia to stan, w którym T-score mieści się między -1 a -2,49. Choć nie jest to pełna choroba, wskazuje na obniżoną masę kostną i stanowi sygnał ostrzegawczy. Niestety, profilaktyka w tym stadium jest podejmowana tylko w 23% przypadków, co sugeruje, że kobiety w okresie przekwitania powinny być bardziej świadome.
Monitorowanie terapii i tempa metabolizmu kości jest możliwe dzięki markerom przemiany kości, takim jak CTX i P1NP. Ich analiza razem z badaniami DEXA pozwala lekarzowi ocenić skuteczność HTZ. Dobrze dobrana terapia hormonalna może zmniejszyć utratę masy kostnej o 50–70%, co prowadzi do mniejszego bólu stawów i sprawia, że menopauza jest bezpieczniejsza dla układu ruchu.
Co brać na stawy przy menopauzie? 4 skuteczne terapie

Łagodzenie dolegliwości układu ruchu w okresie menopauzy wymaga wszechstronnego podejścia, łączącego nowoczesną farmakologię z naturalnym wsparciem. Terapia koncentruje się na stabilizacji gospodarki hormonalnej, dostarczaniu składników odżywczych dla chrząstki, wzmacnianiu kości i poprawie sprawności przez ruch. Wybór metody zależy od nasilenia objawów i wyników badań, takich jak densytometria czy poziom markerów zapalnych.
| Metoda | Dawka / Składnik | Działanie |
|---|---|---|
| HTZ | Estrogeny i progesteron | Redukcja bólu i zapobieganie utracie masy kostnej |
| Suplementacja wapnia | 1500 mg na dobę | Wsparcie gęstości kości (odpowiednik 3 szklanek mleka) |
| Leki na osteoporozę | Bisfosfoniany, denozumab | Zmniejszenie ryzyka złamań o 40–60% |
| Fitoestrogeny | Soja, pluskwica, czosnek | Działanie roślinne zbliżone do estrogenów |
| Regeneracja mazi | Kwas hialuronowy | Poprawa smarowania stawów i redukcja tarcia |
Hormonalna Terapia Zastępcza
Długotrwałe stosowanie HTZ korzystnie wpływa na gęstość kości. Kobiety przyjmujące hormony przez ponad 10 lat, zwłaszcza po histerektomii, zauważają poprawę gęstości w kręgosłupie lędźwiowym. To zmniejsza ryzyko złamań kręgów o 60% i innych kości o 40%.
Współczesna medycyna umożliwia indywidualne dopasowanie leczenia dzięki różnym formom podawania leków. Możesz wybierać między tabletkami, plastrami a żelami, które omijają efekt pierwszego przejścia przez wątrobę. Właściwy wybór sposobu podania optymalizuje stężenie hormonów, co jest kluczowe dla złagodzenia sztywności i dyskomfortu w układzie ruchu.
Roślinne fitoestrogeny
Regularne stosowanie izoflawonów korzystnie wpływa na układ szkieletowy, co potwierdzają badania kliniczne. Po sześciu miesiącach suplementacji można zauważyć wzrost mineralizacji kości o 2,4% oraz zwiększenie gęstości mineralnej w odcinku lędźwiowym kręgosłupa o 2,2%. Proces ten hamuje resorpcję kości, która przyspiesza w okresie menopauzy, chroniąc przed osteoporozą.
Fitoestrogeny stymulują produkcję kolagenu oraz kwasu hialuronowego w torebce stawowej, dzięki czemu chrząstka lepiej amortyzuje i nawilża stawy. Lepsza synteza białek strukturalnych sprawia, że więzadła stają się mocniejsze, a ból stawów przestaje utrudniać codzienną aktywność.
Suplementacja kolagenu
Kolagen hydrolizowany, przyjmowany w dawkach od 5 do 10 g dziennie, wspiera układ ruchu u kobiet w okresie przekwitania. Pomaga naprawiać torebkę stawową, wspierając regenerację chrząstki i zmniejszając ból stawów. Dzięki wysokiej biodostępności peptydy szybko trafiają do tkanek, uzupełniając braki strukturalne spowodowane zmianami hormonalnymi.
Badania kliniczne z 2018 roku pokazują, że roczna suplementacja 5000 mg peptydów kolagenowych zwiększa gęstość mineralną kości. Wzmocnienie matrycy kolagenowej sprawia, że szkielet jest bardziej odporny na mikrourazy. Najlepsze efekty przynoszą preparaty zawierające kolagen typu II w połączeniu z chondroityną, glukozaminą i witaminą C, które poprawiają amortyzację powierzchni stawowych.
Wapń w dawce 1500 mg
W okresie okołomenopauzalnym kobiety potrzebują 1200–1500 mg wapnia dziennie, aby chronić swoje kości. Tymczasem Polki średnio spożywają tylko około 400 mg dziennie, więc suplementacja jest konieczna. W praktyce klinicznej najczęściej zaleca się węglan wapnia — jedna tabletka dostarcza około 600 mg wapnia elementarnego.
Dla lepszego wchłaniania wapnia ważne jest utrzymanie odpowiedniego poziomu witaminy D, która jest niezbędna dla skutecznego wzmocnienia kości i wspomaga transport wapnia w jelitach. Regularne przyjmowanie 1500 mg wapnia, poparte odpowiednią diagnostyką, zmniejsza ryzyko mikrozłamań i pomaga zachować ruchomość stawów.
Niefarmakologiczne metody łagodzenia bólu
Niefarmakologiczne metody wspierania układu ruchu są ważne dla kobiet w okresie przekwitania. Pomagają łagodzić dolegliwości i chronią kości oraz stawy przed degeneracją. Poprawa krążenia w stawach oraz wzmocnienie mięśni zapewniają lepszą stabilizację i ochronę przed drobnymi urazami.
Dieta bogata w kwasy omega-3
Zdrowe tłuszcze oddziałują na receptory estrogenowe w chondrocytach, co jest istotne podczas menopauzy. Kwasy tłuszczowe pomagają komórkom reagować na brak hormonów i w połączeniu z HTZ wzmacniają efekty leczenia.
Tłuste ryby morskie pobudzają naturalne procesy naprawcze w stawach, zwiększając produkcję kwasu hialuronowego w mazi stawowej. Produkty bogate w omega-3 dostarczają jednocześnie witamin D i K, które wspierają strukturę szkieletu i zapobiegają stanom zapalnym.
Trening siłowy
Regularne, umiarkowane ćwiczenia poprawiają koordynację ruchową, co jest kluczowe dla zapobiegania urazom. Zmniejszają ryzyko upadków i mogą przedłużyć życie w zdrowiu nawet o 8 lat. Systematyczne obciążanie kości podczas treningu wspiera procesy osteotwórcze, przeciwdziałając negatywnemu wpływowi menopauzy na wytrzymałość szkieletu.

Terapia manualna
Zabiegi manualne poprawiają krążenie w stawach i nawadniają tkankę łączną, co pomaga zapobiegać degeneracji chrząstki. Gdy poziom estrogenów spada, tkanki są bardziej podatne na mikrourazy — profesjonalna terapia manualna zmniejsza napięcia i wspiera odżywienie chrząstki.
Indywidualnie dobrane terapie, łączące techniki manualne z ćwiczeniami wzmacniającymi, przywracają normalny zakres ruchu i pomagają kontrolować dolegliwości na dłuższą metę.
- Trening siłowy (oporowy) 2–3 razy w tygodniu dla stabilizacji stawów
- Podaż kwasów omega-3 oraz witamin C, D i K w diecie przeciwzapalnej
- Terapia manualna u fizjoterapeuty w celu nawodnienia tkanki łącznej
- Aktywność o niskim obciążeniu (joga, pływanie) dla stymulacji endorfin
FAQ – ból stawów a menopauza – najczęściej zadawane pytania
Dlaczego w menopauzie bolą stawy?
Ból stawów w menopauzie wynika ze spadku poziomu estrogenów. Hormony te chronią receptory w chrząstce stawowej i stymulują produkcję kwasu hialuronowego oraz kolagenu. Gdy ich poziom spada między 45. a 55. rokiem życia, maź stawowa gęstnieje, więzadła tracą elastyczność, a tkanki miękkie stają się bardziej podatne na stany zapalne. W efekcie nawet 77% kobiet doświadcza bólu i sztywności stawów w tym okresie.
Jak odróżnić ból stawów w menopauzie od reumatoidalnego zapalenia stawów?
Ból menopauzalny jest zazwyczaj asymetryczny – nie pojawia się jednocześnie po obu stronach ciała. Nie towarzyszą mu obrzęk, ocieplenie ani zaczerwienienie skóry, które są typowe dla RZS. Kluczowym badaniem diagnostycznym jest morfologia z oznaczeniem czynnika reumatoidalnego i przeciwciał anty-CCP – w bólu hormonalnym oba markery są ujemne. Pomocne jest także USG stawów, które w przypadku menopauzy nie wykazuje erozji kostnych.
Co brać na stawy przy menopauzie?
Najskuteczniejsze podejście łączy kilka metod. Hormonalna terapia zastępcza (HTZ) zmniejsza ból i chroni kości przed utratą gęstości. Suplementacja kolagenu hydrolizowanego (5–10 g dziennie) wspiera regenerację chrząstki. Wapń w dawce 1200–1500 mg dziennie z witaminą D chroni przed osteoporozą. Fitoestrogeny (izoflawony sojowe 40–80 mg dziennie) są naturalną alternatywą lub uzupełnieniem HTZ. Fizjoterapia i trening siłowy poprawiają stabilizację stawów.
Czy ból stawów w menopauzie można całkowicie wyeliminować?
Całkowite wyeliminowanie bólu nie zawsze jest możliwe, ale można go znacząco złagodzić. Kobiety stosujące HTZ przez ponad 10 lat zmniejszają ryzyko złamań o 40–60% i rzadziej doświadczają choroby zwyrodnieniowej stawów. Kompleksowe leczenie – łączące terapię hormonalną, suplementację, dietę bogatą w omega-3 i regularny ruch – pozwala większości kobiet wrócić do pełnej aktywności bez codziennego dyskomfortu.
Kiedy ból stawów w menopauzie jest najsilniejszy?
Ból jest najbardziej nasilony w okresie okołomenopauzalnym, gdy poziom estrogenów spada najszybciej. Szczególnie dokuczliwy bywa rano po przebudzeniu – brak ruchu podczas snu powoduje zagęszczanie się płynu wewnątrzstawowego, co prowadzi do porannej sztywności palców i kolan. W ciągu 5 lat okresu przekwitania gęstość kości może zmaleć o 10%, co dodatkowo nasila dolegliwości bólowe.




